Pengertian Limfoma
Limfoma adalah kanker kelenjar getah bening, salah satu jenis kanker darah yang terjadi ketika limfosit B atau T, yaitu sel darah putih yang menjaga daya tahan tubuh, menjadi abnormal dengan membelah lebih cepat dari sel biasa atau hidup lebih lama dari biasanya.
Dimana Limfoma dapat muncul?
Dapat muncul di berbagai bagian tubuh, seperti nodus limfa, limpa, sumsum tulang, darah atau organ lainnya, yang pada akhirnya akan membentuk tumor, yang tumbuh dan mengambil ruang jaringan dan organ di sekitarnya, sehingga menghentikan asupan oksigen dan nutrien untuk jaringan atau organ tersebut.
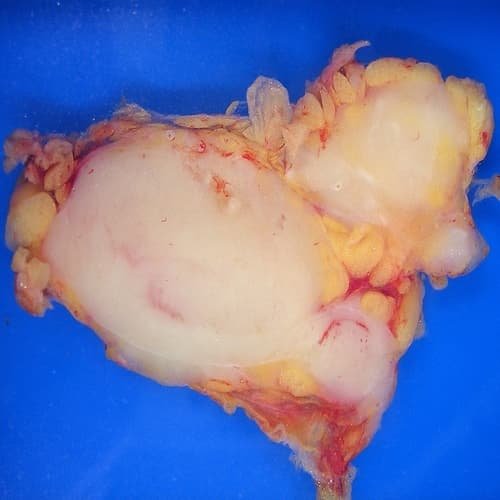
Pengobatan Limfoma
- Dapat ditangani dengan melakukan kemoterapi dan kadang-kadang radioterapi atau transplantasi sumsum tulang dan penyembuhannya tergantung kepada histologi, jenis dan tahapan penyakit.
- Sel kanker tersebut biasanya muncul di nodus limfa, yang juga dapat memengaruhi organ lain seperti kulit, otak, dan tulang (limfomaekstranodal). Limfoma berhubungan dekat dengan leukemia, yang juga muncul di limfosit, namun hanya pada darah dan sumsum tulang, dan biasanya tidak membentuk tumor yang statis.
Gejala Lifoma
- Limfadenopati atau bengkak di nodus limfa (getah bening, salah satu komponen dari sistem limfatik yang dapat ditemukan pada tubuh manusia. Nodus limfa adalah filter untuk partikel asing dan berisi sel darah putih)
- Gejala B:
- Demam
- Keringat malam
- Kehilangan berat badan
- Gejala lain:
- Anoreksia
- Kelelahan
- Dispnea
- Gatal
Penyebab Limfoma
Dokter tidak yakin apa penyebab limfoma. Tapi itu dimulai ketika sel darah putih yang melawan penyakit yang disebut limfosit mengembangkan mutasi genetik. Mutasi memberitahu sel untuk berkembang biak dengan cepat, menyebabkan banyak limfosit yang sakit yang terus bertambah banyak.
Mutasi juga memungkinkan sel-sel untuk terus hidup ketika sel-sel lain akan mati. Ini menyebabkan terlalu banyak limfosit yang sakit dan tidak efektif di kelenjar getah bening dan menyebabkan kelenjar getah bening membengkak.
Faktor Yang Dapat Meningkatkan Risiko Lifoma
Faktor-faktor yang dapat meningkatkan risiko limfoma meliputi:
Usia Anda. Beberapa jenis limfoma lebih sering terjadi pada orang dewasa muda, sementara yang lain paling sering didiagnosis pada orang berusia di atas 55 tahun.
Menjadi laki-laki. Laki-laki sedikit lebih mungkin mengembangkan limfoma daripada perempuan.
Memiliki sistem kekebalan tubuh yang terganggu. Limfoma lebih sering terjadi pada orang dengan penyakit sistem kekebalan atau pada orang yang memakai obat yang menekan sistem kekebalan mereka.
Mengembangkan infeksi tertentu. Beberapa infeksi dikaitkan dengan peningkatan risiko limfoma, termasuk virus Epstein-Barr dan infeksi Helicobacter pylori.
Faktor risiko limfoma Hodgkin
Faktor risiko adalah sesuatu, seperti perilaku, zat, atau kondisi yang meningkatkan risiko Anda terkena kanker. Sebagian besar kanker disebabkan oleh banyak faktor risiko, tetapi limfoma Hodgkin (HL) dapat berkembang pada orang yang tidak memiliki salah satu faktor risiko yang dijelaskan di bawah ini.
HL mempengaruhi pria sedikit lebih sering daripada wanita. Sebagian besar muncul pada orang dewasa muda (remaja pertengahan hingga 30-an) dan pada orang berusia 55 tahun ke atas.
Faktor risiko biasanya diurutkan dari yang paling penting hingga yang paling tidak penting. Tetapi dalam kebanyakan kasus, tidak mungkin untuk menentukan peringkat mereka dengan kepastian yang mutlak.
Faktor risiko:
- Infeksi virus Epstein-Barr
- Sejarah keluarga
- Infeksi HIV
Ada bukti yang meyakinkan bahwa faktor-faktor berikut meningkatkan risiko Anda untuk LH.
Infeksi virus Epstein-Barr
Infeksi jangka panjang dengan virus Epstein-Barr (EBV) merupakan faktor risiko LH. VEB adalah jenis virus herpes yang menyebabkan mononukleosis menular (juga disebut mono, atau penyakit berciuman). Sejumlah besar orang terinfeksi EBV, tetapi hanya beberapa dari mereka yang mengalami infeksi jangka panjang.
Sejarah keluarga
Kerabat tingkat pertama dari seseorang dengan HL, terutama saudara kandung sesama jenis, berada pada peningkatan risiko terkena penyakit ini. Tidak jelas apakah risiko yang lebih tinggi ini hanya disebabkan oleh genetika atau karena kombinasi genetika dan paparan faktor lingkungan yang serupa.
Infeksi HIV
Human Immunodeficiency Virus (HIV) adalah virus penyebab AIDS. HIV melemahkan sistem kekebalan dan dapat membuat seseorang rentan terhadap jenis kanker tertentu, termasuk LH Hodgkin. Risiko LH adalah 10 kali lebih tinggi pada orang dengan HIV dibandingkan pada orang tanpa.
Faktor risiko yang mungkin
Faktor-faktor berikut telah dikaitkan sampai batas tertentu dengan HL, tetapi tidak ada cukup bukti untuk menunjukkan bahwa mereka adalah faktor risiko. Penelitian lebih lanjut diperlukan untuk memperjelas peran faktor-faktor ini dalam pengembangan HL:
- Faktor genetik tertentu
- Mononukleosis menular
Penyakit autoimun, termasuk rheumatoid arthritis, lupus eritematosus sistemik, kolitis ulserativa, sarkoidosis, dan purpura trombositopenik imun - Defisiensi imun (fungsi sistem kekebalan tubuh yang buruk)
- Merokok tembakau
- Status sosial ekonomi dan tipe keluarga, misalnya kelas sosial yang lebih tinggi, memiliki lebih sedikit saudara laki-laki, saudara perempuan dan teman, jumlah penghuni dalam rumah yang rendah atau urutan kelahiran yang rendah
Tidak ada hubungan dengan limfoma Hodgkin
Penelitian yang signifikan menunjukkan tidak ada hubungan antara LH dan paparan radiasi.
Baca juga: Radiasi Sinar Cahaya | alfa (α), beta (β), gamma (γ), Radiasi X dan Neutron | Radiasi Pengion
Mengurangi risiko limfoma Hodgkin
Anda dapat mengurangi risiko limfoma Hodgkin (HL) dengan menerapkan perilaku berikut.
Lindungi diri Anda dari infeksi HIV dan EBV
Anda dapat mengurangi risiko tertular HIV dengan menghindari aktivitas yang meningkatkan risiko HIV, seperti menyuntikkan narkoba atau berhubungan seks tanpa kondom dengan banyak pasangan.
Untuk membantu mengurangi risiko infeksi virus Epstein-Barr (EBV), jangan berbagi minuman, makanan, peralatan makan, atau sikat gigi.
Hidup bebas rokok
Merokok tembakau dapat meningkatkan risiko LH. Jika Anda merokok, dapatkan bantuan untuk berhenti.
Cari tahu apakah risiko Anda untuk limfoma Hodgkin tinggi?
Beberapa orang mungkin memiliki risiko lebih tinggi dari rata-rata untuk mengembangkan HL. Diskusikan risiko Anda dengan dokter Anda. Jika di atas rata-rata, Anda mungkin perlu lebih sering ke dokter untuk memeriksa HL. Dokter Anda akan memberi tahu Anda tes mana yang harus diambil dan seberapa sering.
Limfoma Hodgkin (LH)
Apa itu limfoma Hodgkin?
LH atau Limfoma Hodgkin (HL: Hodgkin Lymphoma) adalah kanker yang dimulai pada limfosit. Limfosit adalah jenis sel darah putih yang paling banyak ditemukan di sistem limfatik.
Sistem limfatik adalah bagian penting dari sistem kekebalan tubuh, yang membantu tubuh melawan infeksi dan penyakit. Sistem limfatik terdiri dari getah bening, pembuluh limfatik, kelenjar getah bening dan organ limfatik yang ditemukan di seluruh tubuh. LH dapat muncul di mana saja di sistem limfatik. Biasanya dimulai pada sekelompok kelenjar getah bening di satu bagian tubuh, paling sering di dada, leher atau ketiak.
Ada 2 jenis limfosit, yaitu limfosit B, atau sel B, dan limfosit T, atau sel T. LH biasanya dimulai pada limfosit B abnormal, yang disebut sel Hodgkin dan sel Reed-Sternberg, atau HRS.
Limfoma Hodgkin dibagi menjadi 2 bentuk utama yang didasarkan pada keberadaan sel HRS. LH klasik mengandung banyak sel HRS, tetapi LH nodular yang didominasi limfosit tidak mengandung sel HRS.
LH dapat menyebabkan gejala umum, yang berarti mempengaruhi seluruh tubuh. Ini disebut gejala B, atau gejala sistemik. Gejala-gejala ini adalah demam yang tidak dapat dijelaskan, keringat malam, dan penurunan berat badan. Kehadiran salah satu gejala B dapat membantu memprediksi hasil penyakit. Jika Anda tidak memiliki gejala B, hasilnya lebih baik.
LH klasik
LH klasik adalah jenis LH yang paling umum (kadang-kadang juga disebut LH). Sekitar 95% dari semua LH adalah klasik. LH klasik mengandung sel HRS. LH klasik dibagi menjadi 4 subtipe.
LH skleronodular adalah jenis LH yang paling umum (sekitar 60-70% dari semua kasus). Hal ini paling sering terlihat pada remaja dan dewasa muda antara usia 15 dan 34. LH skleronodular biasanya dimulai di kelenjar getah bening di jaringan dalam bagian tengah dada (mediastinum) atau leher.
Selularitas campuran HL adalah jenis LH kedua yang paling umum (sekitar 25% dari semua kasus). Hal ini paling sering terlihat pada anak-anak dan orang dewasa antara usia 55 dan 74. Ini mempengaruhi pria lebih dari wanita. Ini adalah jenis LH yang paling sering muncul pada orang dengan HIV. Selularitas campuran HL biasanya terjadi di bagian atas tubuh dan sering di kelenjar getah bening di perut dan limpa. Biasanya menyebabkan gejala B.
LH kaya limfosit menyumbang sekitar 4% dari semua kasus. Biasanya dimulai di kelenjar getah bening di leher, ketiak dan di atas tulang selangka. Jarang terjadi lebih dari beberapa node yang terpengaruh. Biasanya tidak menyebabkan gejala B.
Limfosit-depleted LH adalah jenis LH yang paling tidak umum (hanya sekitar 1% kasus). Hal ini dapat dilihat pada orang dengan HIV. Limfosit-depleted LH biasanya hanya mempengaruhi kelenjar getah bening di dada, perut, limpa, hati, dan sumsum tulang. Kebanyakan orang dengan penyakit ini memiliki gejala B.
Limfosit-terutama nodular LH
Limfosit-terutama nodular LH menyumbang sekitar 5% dari semua kasus LH. Jenis LH ini tidak mengandung sel HRS. Tapi itu mengandung sel abnormal yang disebut sel LP, atau sel “popcorn” karena terlihat seperti popcorn saat dilihat di bawah mikroskop.
Limfosit-dominan nodular HL lebih sering terjadi pada orang dewasa antara usia 30 dan 50. Ini mempengaruhi pria lebih banyak. Biasanya dimulai di kelenjar getah bening di leher, ketiak atau selangkangan. Biasanya berkembang perlahan (indolen) dan pada tahap awal saat didiagnosis. Kebanyakan orang dengan kondisi ini tidak memiliki gejala selain pembengkakan kelenjar getah bening. Gejala B jarang terjadi.
Bentuk utama lain dari kanker sistem limfatik adalah limfoma non-Hodgkin (NHL). Sel limfoma Hodgkin B abnormal terlihat dan berperilaku berbeda dari sel limfoma non-Hodgkin. Limfoma Hodgkin dan limfoma non-Hodgkin diperlakukan secara berbeda.
Faktor risiko limfoma Hodgkin
Faktor risiko adalah sesuatu, seperti perilaku, zat, atau kondisi yang meningkatkan risiko Anda terkena kanker. Sebagian besar kanker disebabkan oleh banyak faktor risiko, tetapi limfoma Hodgkin (HL) dapat berkembang pada orang yang tidak memiliki salah satu faktor risiko yang dijelaskan di bawah ini.
HL mempengaruhi pria sedikit lebih sering daripada wanita. Sebagian besar muncul pada orang dewasa muda (remaja pertengahan hingga 30-an) dan pada orang berusia 55 tahun ke atas.
Faktor risiko biasanya diurutkan dari yang paling penting hingga yang paling tidak penting. Tetapi dalam kebanyakan kasus, tidak mungkin untuk menentukan peringkat mereka dengan kepastian yang mutlak.
Faktor risiko:
- Infeksi virus Epstein-Barr
- Sejarah keluarga
- Infeksi HIV
- Ada bukti yang meyakinkan bahwa faktor-faktor berikut meningkatkan risiko Anda untuk LH.
Infeksi virus Epstein-Barr
Infeksi jangka panjang dengan virus Epstein-Barr (EBV) merupakan faktor risiko LH. VEB adalah jenis virus herpes yang menyebabkan mononukleosis menular (juga disebut mono, atau penyakit berciuman). Sejumlah besar orang terinfeksi EBV, tetapi hanya beberapa dari mereka yang mengalami infeksi jangka panjang.
Sejarah keluarga
Kerabat tingkat pertama dari seseorang dengan HL, terutama saudara kandung sesama jenis, berada pada peningkatan risiko terkena penyakit ini. Tidak jelas apakah risiko yang lebih tinggi ini hanya disebabkan oleh genetika atau karena kombinasi genetika dan paparan faktor lingkungan yang serupa.
Infeksi HIV
Human Immunodeficiency Virus (HIV) adalah virus penyebab AIDS. HIV melemahkan sistem kekebalan dan dapat membuat seseorang rentan terhadap jenis kanker tertentu, termasuk LH Hodgkin. Risiko LH adalah 10 kali lebih tinggi pada orang dengan HIV dibandingkan pada orang tanpa.
Faktor risiko yang mungkin
Faktor-faktor berikut telah dikaitkan sampai batas tertentu dengan HL, tetapi tidak ada cukup bukti untuk menunjukkan bahwa mereka adalah faktor risiko. Penelitian lebih lanjut diperlukan untuk memperjelas peran faktor-faktor ini dalam pengembangan HL:
- faktor genetik tertentu
- mononukleosis menular
- penyakit autoimun, termasuk rheumatoid arthritis, lupus eritematosus sistemik, kolitis ulserativa, sarkoidosis, dan purpura trombositopenik imun
- defisiensi imun (fungsi sistem kekebalan tubuh yang buruk)
- merokok tembakau
- status sosial ekonomi dan tipe keluarga, misalnya kelas sosial yang lebih tinggi, memiliki lebih sedikit saudara laki-laki, saudara perempuan dan teman, jumlah penghuni dalam rumah yang rendah atau urutan kelahiran yang rendah
Tidak ada hubungan dengan limfoma Hodgkin
Penelitian yang signifikan menunjukkan tidak ada hubungan antara LH dan paparan radiasi.
Mengurangi risiko limfoma Hodgkin
Anda dapat mengurangi risiko limfoma Hodgkin (HL) dengan menerapkan perilaku berikut.
Lindungi diri Anda dari infeksi HIV dan EBV
Anda dapat mengurangi risiko tertular HIV dengan menghindari aktivitas yang meningkatkan risiko HIV, seperti menyuntikkan narkoba atau berhubungan seks tanpa kondom dengan banyak pasangan.
Untuk membantu mengurangi risiko infeksi virus Epstein-Barr (EBV), jangan berbagi minuman, makanan, peralatan makan, atau sikat gigi.
Hidup bebas rokok
Merokok tembakau dapat meningkatkan risiko LH. Jika Anda merokok, dapatkan bantuan untuk berhenti.
Cari tahu apakah risiko Anda untuk limfoma Hodgkin tinggi?
Beberapa orang mungkin memiliki risiko lebih tinggi dari rata-rata untuk mengembangkan HL. Diskusikan risiko Anda dengan dokter Anda. Jika di atas rata-rata, Anda mungkin perlu lebih sering ke dokter untuk memeriksa HL. Dokter Anda akan memberi tahu Anda tes mana yang harus diambil dan seberapa sering.
Gejala Limfoma Hodgkin
Tanda atau gejala limfoma Hodgkin (HL) dapat bervariasi tergantung pada lokasi kanker di dalam tubuh. Kondisi medis lainnya dapat menyebabkan gejala yang sama seperti LH.
Gejala HL yang paling umum adalah pembengkakan kelenjar getah bening di leher, ketiak, selangkangan atau dada. Pembengkakan kelenjar getah bening biasanya tidak menimbulkan rasa sakit, tetapi daerah di mana kelenjar getah bening yang terkena terkadang terasa sakit setelah minum alkohol.
Berikut adalah gejala umum HL lainnya:
demam
keringat malam
penurunan berat badan
kulit yang gatal
lelah
kehilangan selera makan
sesak napas, batuk, atau mengi
Gejala B
Beberapa gejala LH bersifat umum, yang berarti mempengaruhi seluruh tubuh. Ini disebut gejala B, atau gejala sistemik:
demam tanpa penyebab yang jelas – suhu Anda mungkin tinggi selama beberapa hari atau dari normal menjadi di bawah normal selama berhari-hari atau berminggu-minggu
keringat malam sangat buruk sehingga seprai atau pakaian Anda basah dan perlu diganti
penurunan berat badan yang tidak dapat dijelaskan setidaknya 10% dari berat badan Anda selama periode 6 bulan
Diagnosis Limfoma Hodgkin
Diagnosa adalah proses mengidentifikasi penyebab dari suatu masalah kesehatan. Proses diagnostik untuk limfoma Hodgkin (HL) biasanya dimulai dengan kunjungan ke dokter keluarga Anda. Dia akan bertanya tentang gejala Anda dan mungkin melakukan pemeriksaan fisik. Berdasarkan informasi ini, dokter Anda mungkin merujuk Anda ke spesialis atau memesan tes untuk memeriksa HL atau masalah kesehatan lainnya.
Proses diagnostik bisa terasa lama dan melelahkan. Tidak apa-apa untuk khawatir, tetapi cobalah untuk mengingat bahwa kondisi medis lain dapat menyebabkan gejala seperti HL. Penting bagi tim kesehatan untuk menyingkirkan kemungkinan penyebab lain dari kondisi tersebut sebelum membuat diagnosis HL.
Tes berikut biasanya digunakan untuk menyingkirkan atau mendiagnosis HL. Banyak tes yang dapat mendiagnosis kanker juga digunakan untuk menentukan stadium, yaitu seberapa jauh penyakit telah menyebar. Dokter Anda mungkin juga memberi Anda tes lain untuk memeriksa kesehatan umum Anda dan untuk membantu merencanakan perawatan Anda.
Riwayat kesehatan dan pemeriksaan fisik
Riwayat kesehatan Anda terdiri dari pemeriksaan gejala Anda, risiko Anda, dan setiap peristiwa dan kondisi medis yang mungkin Anda alami di masa lalu. Dokter Anda akan mengajukan pertanyaan tentang riwayat Anda:
- gejala yang menunjukkan HL
- Infeksi virus Epstein-Barr (EBV)
- HIV atau AIDS
- Dokter Anda mungkin juga mengajukan pertanyaan tentang riwayat keluarga Anda tentang LH.
Pemeriksaan fisik memungkinkan dokter Anda untuk mencari tanda-tanda LH. Selama pemeriksaan fisik, dokter Anda mungkin:
- memeriksa apakah ada kelenjar getah bening yang lebih besar dari biasanya (bengkak);
- merasakan perut Anda untuk melihat apakah limpa atau hati lebih besar dari biasanya.
- mendengarkan paru-paru Anda untuk melihat apakah ada kesulitan bernapas.
Hitung darah lengkap
Hitung darah lengkap (CBC: Complete Blood Count) digunakan untuk menilai kuantitas dan kualitas sel darah putih, sel darah merah dan trombosit. Dokter menggunakannya untuk menyingkirkan infeksi dan memiliki nilai dasar untuk membandingkan hasil tes darah di masa depan yang dilakukan selama dan setelah perawatan.
Laju sedimentasi globular (Globular sedimentation rate)
Dokter dapat memesan tes darah untuk mengetahui tingkat sedimentasi darah (VSG) VSG mengukur tingkat di mana sel darah merah, juga disebut eritrosit, jatuh ke dasar tabung reaksi. Ini adalah penanda umum untuk peradangan. SVG mungkin lebih tinggi dari normal pada beberapa orang dengan HL.
Analisis biokimia darah
Tes kimia darah mengukur tingkat bahan kimia dalam darah. Itu memungkinkan untuk menilai kualitas fungsi organ tertentu dan juga untuk mendeteksi anomali. Untuk membantu menentukan stadium LH, dapat dilakukan pemeriksaan kimia darah berikut ini.
Lacticodehydrogenase (LDH) membantu menilai seberapa baik hati bekerja dan menunjukkan adanya kerusakan sel. LDH mungkin lebih tinggi dari normal dengan adanya LH jika kanker sangat aktif dan memiliki sel yang rusak.
Alanine aminotransferase (ALT) dan aspartate transaminase (AST) digunakan untuk menilai seberapa baik hati bekerja. Tingkat ALT atau AST yang lebih tinggi dari normal dapat berarti bahwa LH telah menyebar ke hati.
Alkaline phosphatase digunakan untuk menilai seberapa baik hati bekerja dan untuk memeriksa tulang. Tingkat yang lebih tinggi dari enzim ini dapat berarti bahwa LH telah menyebar ke hati atau tulang.
Kreatinin serum digunakan untuk menilai seberapa baik ginjal bekerja. Tingkat kreatinin yang lebih tinggi dari normal dalam darah dapat berarti bahwa LH telah merusak ginjal.
Tes HIV
Tes HIV dapat dilakukan jika dokter yakin LH terkait dengan infeksi HIV (human immunodeficiency virus). Tes HIV adalah tes darah yang mengukur tingkat antibodi anti-HIV dalam darah. Tingkat antibodi yang tinggi ini berarti seseorang terinfeksi HIV.
Tes hepatitis B atau C
Tes darah dapat dilakukan untuk melihat apakah Anda menderita hepatitis B atau hepatitis C karena hal ini dapat mempengaruhi cara kerja pengobatan. Beberapa obat kemoterapi dapat menyebabkan masalah jika Anda memiliki infeksi ini. Jika Anda menderita hepatitis B atau hepatitis C, tim layanan kesehatan Anda mungkin mengubah rencana perawatan Anda, agar lebih aman.
Radiografi paru
Dalam x-ray, radiasi dosis rendah digunakan untuk menghasilkan gambar bagian tubuh pada film. Rontgen dada dapat memeriksa apakah ada kelenjar getah bening di dada yang lebih besar dari biasanya. Ini juga digunakan untuk menentukan apakah LH telah menyebar ke paru-paru.
CT scan
Pemindaian computed tomography (CT) menggunakan mesin sinar-x khusus untuk menghasilkan gambar 3 dimensi dan penampang organ tubuh, jaringan, tulang, dan pembuluh darah. Komputer merakit foto menjadi gambar detail.
CT scan dapat digunakan untuk melihat apakah ada kelenjar getah bening yang bengkak atau jika ada benjolan di leher, dada, perut atau panggul. CT juga memungkinkan dokter untuk melihat apakah tumor memberi tekanan pada organ atau pembuluh darah besar dan apakah penyakitnya ada di otak atau di dekat sumsum tulang belakang. CT scan juga dapat dilakukan untuk melihat apakah kanker telah menyebar ke organ, seperti paru-paru, hati atau limpa.
CT biasanya dikombinasikan dengan PET (PET/CT) untuk mendapatkan informasi lebih lanjut tentang kanker.
Tomografi emisi positron (PET scan)
Pemindaian positron emission tomography (PET) menggunakan sejenis gula radioaktif untuk mendeteksi perubahan aktivitas metabolisme jaringan tubuh. Sebuah komputer menganalisis pola distribusi radioaktivitas dan menghasilkan gambar berwarna 3 dimensi dari wilayah yang diselidiki.
PET dapat digunakan untuk mengetahui apakah HL telah menyebar dari lokasi awalnya ke area tubuh lainnya atau untuk mengukur efektivitas pengobatan. Biasanya dikombinasikan dengan CT untuk memiliki gambaran yang lebih global dan penilaian 3D penyakit.
USG
Dalam USG, gelombang suara frekuensi tinggi digunakan untuk menghasilkan gambar bagian tubuh. Ini dapat digunakan untuk memeriksa perut dan organ yang mungkin terpengaruh oleh LH, seperti ginjal, limpa atau hati.
Pencitraan resonansi magnetik
Magnetic resonance imaging (MRI) menggunakan gaya magnet yang kuat dan gelombang radio untuk menghasilkan gambar penampang organ tubuh, jaringan, tulang, dan pembuluh darah. Komputer merakit gambar menjadi snapshot 3 dimensi.
MRI dapat digunakan untuk memeriksa pembengkakan kelenjar getah bening di dada, perut atau panggul. Ini juga dapat digunakan untuk mengetahui apakah kanker telah menyebar ke otak atau sumsum tulang belakang. MRI biasanya tidak diperlukan untuk menilai LH, tetapi MRI dapat dilakukan untuk melihat apakah kanker telah menyebar ke tulang atau jaringan otot.
Biopsi
Selama biopsi, dokter mengambil jaringan atau sel dari tubuh untuk dianalisis di laboratorium. Laporan laboratorium akan mengkonfirmasi keberadaan sel kanker dalam sampel.
Pembengkakan kelenjar getah bening dapat dibiopsi di leher, ketiak atau selangkangan. Dimungkinkan juga untuk mengambil biopsi tumor di dada atau perut. Dokter mungkin menggunakan computed tomography (CT) sebagai panduan saat melakukan biopsi kelenjar getah bening di area tersebut.
Jenis biopsi yang dilakukan tergantung di mana dokter akan mengambil sampel.
Biopsi kelenjar getah bening bedah biasanya dilakukan untuk mengumpulkan sampel dari kelenjar getah bening. Ahli bedah dapat melakukan biopsi eksisi, yaitu mengangkat seluruh kelenjar getah bening. Dalam beberapa kasus, ia mungkin melakukan biopsi insisional, yaitu mengangkat bagian dari kelenjar getah bening.
Biopsi inti dapat dilakukan untuk jenis tumor tertentu tumor, seperti tumor besar di dada atau tumor tulang. Dokter bedah dapat menggunakan CT scan untuk memandu jarum ke tumor selama biopsi.
Imunofenotipe
Immunophenotyping adalah studi tentang protein yang diekspresikan oleh sel. Ini didasarkan pada reaksi antigen-antibodi yang sangat spesifik untuk mengidentifikasi protein dalam jaringan atau sel. Antibodi monoklonal yang diberi label dengan zat fluoresen atau enzim spesifik yang hanya mengikat antigen (protein) tertentu digunakan. Penanda fluoresen dan enzim penanda memungkinkan dokter untuk mengamati sel limfoma dan menentukan jenis LH.
Imunohistokimia adalah metode yang sering digunakan dalam imunofenotipe. Kami memiliki jalan lain di bawah mikroskop untuk mengamati penanda fluorescent. Hal ini juga memungkinkan dokter untuk memeriksa sel dan sekitarnya. Imunohistokimia membantu dokter menentukan jenis sel dalam sampel, termasuk sel Hodgkin dan Reed-Sternberg (sel HRS) dan sel LP. Imunohistokimia dapat menghilangkan LH. Ini juga dapat menyebabkan limfoma non-Hodgkin atau penyakit lain.
Perawatan untuk Limfoma Hodgkin
Jika Anda menderita limfoma Hodgkin (HL), tim perawatan kesehatan Anda akan membuat rencana perawatan hanya untuk Anda. Ini akan didasarkan pada kesehatan Anda dan informasi kanker tertentu. Ketika tim kesehatan memutuskan perawatan mana yang akan ditawarkan untuk HL, mereka mempertimbangkan hal berikut:
- jenis LH
- Stadium LH
- area tubuh yang terkena HL
- adanya gejala B (gejala spesifik yang mempengaruhi seluruh tubuh, seperti demam)
- adanya faktor risiko yang tidak menguntungkan (negatif), seperti tumor yang besar (bulky)
- umur Anda
- kesehatan Anda secara keseluruhan
- risiko Anda mengalami efek samping jangka pendek atau terlambat
Berikut adalah beberapa informasi umum tentang perawatan yang tersedia untuk HL. Biasanya, LH diobati dengan kemoterapi, dengan atau tanpa terapi radiasi. Rencana perawatan dapat diubah tergantung pada respons Anda terhadap perawatan.
Kemoterapi
Kemoterapi adalah pengobatan utama untuk HL. Kemoterapi menggunakan obat kanker untuk menghancurkan sel kanker.
Radioterapi
Dalam terapi radiasi, sinar atau partikel berenergi tinggi digunakan untuk menghancurkan sel kanker. Kadang-kadang diberikan setelah kemoterapi untuk mengobati HL. Dapat digunakan sendiri sebagai pengobatan utama untuk LH onset dini jika sel limfoma hanya ditemukan di area tubuh tempat kanker dimulai (penyakit lokal).
Transplantasi sel induk
Transplantasi sel induk dapat dilakukan untuk mengobati refrakter (tidak responsif terhadap pengobatan) atau kambuh (kembali setelah pengobatan) HL.
Dalam transplantasi sel induk, kemoterapi dosis tinggi diberikan untuk menghancurkan semua sel di sumsum tulang. Sel-sel induk yang sehat kemudian disumbangkan untuk menggantikan sel-sel yang telah dihancurkan di sumsum tulang.
Perawatan yang ditargetkan
Obat-obatan yang ditargetkan dan kemoterapi standar dapat diberikan untuk mengobati jenis HL atau LH tertentu yang kambuh atau tidak lagi merespons pengobatan lain. Terapi bertarget menggunakan obat-obatan untuk menargetkan molekul tertentu, seperti protein, yang ada di permukaan atau di dalam sel kanker untuk menghentikan pertumbuhan dan penyebaran kanker sambil membatasi kerusakan sel. normal.
Imunoterapi
Imunoterapi adalah jenis terapi bertarget yang membantu memperkuat atau memulihkan kemampuan sistem kekebalan tubuh untuk menemukan dan menghancurkan sel kanker. Dapat dikombinasikan dengan kemoterapi standar untuk mengobati HL yang kambuh atau tidak merespon pengobatan lain.
Jika Anda tidak dapat atau tidak ingin dirawat karena kanker
Anda mungkin ingin mempertimbangkan perawatan yang bertujuan untuk membuat Anda merasa lebih baik tanpa mengobati kanker itu sendiri, mungkin karena perawatan kanker tidak lagi berhasil, atau tidak lagi mungkin memperbaiki kondisi Anda, atau membuatnya bekerja. sekunder sulit untuk ditoleransi. Mungkin ada alasan lain mengapa Anda tidak dapat atau tidak ingin dirawat karena kanker.
Bicaralah dengan anggota tim kesehatan Anda. Mereka dapat membantu Anda memilih perawatan dan pengobatan kanker tingkat lanjut.
Pemantauan
Tindak lanjut setelah perawatan adalah bagian penting dari merawat orang dengan kanker. Anda perlu melakukan kunjungan tindak lanjut secara teratur, terutama selama 5 tahun pertama setelah perawatan. Kunjungan ini memungkinkan tim perawatan kesehatan untuk memantau kemajuan Anda dan mengetahui bagaimana Anda pulih dari pengobatan.
Tes klinis
Tanyakan kepada dokter Anda apakah ada uji klinis yang sedang berlangsung di negara Anda untuk orang-orang dengan HL. Uji klinis bertujuan untuk menemukan metode baru untuk mencegah, mendeteksi dan mengobati kanker.
Tindak lanjut setelah perawatan untuk limfoma Hodgkin
Tindak lanjut setelah perawatan untuk limfoma Hodgkin (HL) adalah bagian penting dari perawatan orang dengan limfoma Hodgkin. Spesialis kanker (ahli onkologi, terapis radiasi) dan dokter keluarga Anda sering berbagi tanggung jawab ini. Tim kesehatan Anda akan berbicara dengan Anda untuk memutuskan tindak lanjut mana yang memenuhi kebutuhan Anda.
Jangan menunggu sampai janji temu Anda berikutnya untuk melaporkan gejala baru dan gejala apa pun yang tidak hilang. Beri tahu tim kesehatan Anda jika Anda memiliki gejala berikut:
- benjolan atau pembengkakan baru
- demam yang menetap
- keringat malam
- penurunan berat badan yang terjadi tanpa alasan
- gatal
- sesak napas
- sakit perut atau ketidaknyamanan
Risiko HL datang kembali (berulang) paling tinggi selama 3 tahun pertama setelah pengobatan, jadi pemantauan ketat harus dilakukan selama waktu ini.
Perencanaan kunjungan tindak lanjut
Kunjungan tindak lanjut untuk HL biasanya dijadwalkan sebagai berikut:
setiap 2 hingga 4 bulan pada tahun pertama dan kedua setelah perawatan
setiap 3 hingga 6 bulan selama 3 hingga 5 tahun
setidaknya setahun sekali setelah 5 tahun pertama
Kemajuan kunjungan tindak lanjut
Selama kunjungan tindak lanjut, tim layanan kesehatan Anda biasanya akan mengajukan pertanyaan tentang efek samping pengobatan dan seberapa baik Anda mengatasinya. Anda juga mungkin ditanya apakah Anda mengalami gejala baru dan apakah vaksin Anda mutakhir.
Dokter Anda mungkin melakukan pemeriksaan fisik, termasuk:
- periksa apakah Anda demam, sesak napas, dan jantung Anda berdetak kencang
- rasakan leher, ketiak dan selangkangan Anda untuk pembengkakan kelenjar getah bening;
- rasakan perut Anda untuk melihat apakah ada organ yang bengkak.
Pemeriksaan sering diperintahkan sebagai bagian dari tindak lanjut. Kita bisa menanyakan ini:
- hitung darah lengkap (CBC) untuk memeriksa jumlah sel darah abnormal
- tes kimia darah untuk menilai seberapa baik organ tertentu bekerja
tes hormon perangsang tiroid (TSH) untuk memeriksa seberapa baik tiroid Anda bekerja (jika Anda telah menjalani terapi radiasi ke leher Anda) - tes pencitraan, seperti rontgen dada, computed tomography (CT), magnetic resonance imaging (MRI), positron emission tomography (PET) atau ultrasound, untuk memeriksa apakah limpa, hati, atau kelenjar getah bening bengkak (Anda hanya perlu rontgen atau tes pencitraan jika Anda memiliki gejala baru)
- tes skrining kanker payudara secara teratur, seperti mammogram (jika Anda pernah menjalani terapi radiasi di dada Anda, Anda harus mulai menjalani mammogram 10 tahun setelah terapi radiasi atau pada usia 40 tahun, mana saja yang lebih dulu)
Dokter Anda mungkin memesan tusukan sumsum tulang dan biopsi jika hasil tes darah Anda tidak normal atau jika Anda mengalami gejala baru.
Jika tim kesehatan Anda mengetahui bahwa kanker telah kembali, mereka akan berbicara dengan Anda untuk merencanakan perawatan dan perawatan Anda.
Perawatan suportif untuk limfoma Hodgkin
Perawatan suportif memberdayakan orang untuk mengatasi hambatan fisik, praktis, emosional dan spiritual dari limfoma Hodgkin (HL). Ini adalah komponen penting dari perawatan orang dengan penyakit ini. Ada banyak program dan layanan yang memenuhi kebutuhan dan meningkatkan kualitas hidup orang-orang ini dan orang yang mereka cintai, terutama setelah perawatan selesai.
Sembuh dari HL dan menyesuaikan diri dengan kehidupan setelah pengobatan berbeda untuk setiap orang, tergantung pada lokasi kanker dalam tubuh, stadium kanker, jenis pengobatan, dan banyak faktor lainnya. Akhir dari pengobatan kanker dapat menyebabkan emosi yang campur aduk. Bahkan jika pengobatan selesai, mungkin ada masalah lain yang harus diselesaikan, seperti mengatasi efek samping jangka panjang. Seseorang yang telah dirawat karena HL mungkin khawatir tentang hal-hal berikut.
Harga diri dan citra tubuh
Harga diri adalah bagaimana perasaan kita tentang diri kita sendiri. Citra tubuh adalah bagaimana kita memandang tubuh kita sendiri. HL dan perawatannya dapat mempengaruhi harga diri dan citra tubuh seseorang. Hal ini sering terjadi karena kanker atau pengobatan dapat menyebabkan perubahan pada tubuh seperti berikut ini:
- bekas luka
- rambut rontok
- perubahan kulit
- perubahan berat badan
- limfedema (pembengkakan tungkai atau lengan yang disebabkan oleh penyumbatan pembuluh getah bening)
Beberapa dari perubahan ini mungkin bersifat sementara. Yang lain bisa bertahan lama atau permanen.
Lelah
Anda mungkin merasa sangat lelah jika jumlah sel darah merah Anda rendah (anemia). Jumlah sel darah merah mungkin rendah ketika sumsum tulang dipengaruhi oleh LH atau perawatannya.
Kelelahan juga bisa menjadi gejala dari masalah lain yang berisiko dialami oleh pengidap HL, seperti malnutrisi, sulit tidur, cemas atau depresi.
Setelah menentukan penyebab kelelahan, tim kesehatan Anda mungkin menyarankan cara untuk mengobatinya, termasuk yang berikut:
- tablet yang mengandung zat besi jika kadar zat besi Anda rendah
- transfusi darah untuk anemia
- suplemen nutrisi
- obat tidur
- antidepresan
Infeksi
Anda mungkin terkena infeksi jika jumlah sel darah putih Anda rendah (neutropenia). Jumlah sel darah putih mungkin rendah ketika LH atau perawatannya mempengaruhi sumsum tulang. Tim kesehatan Anda mungkin meresepkan obat untuk mencegah infeksi jika jumlah sel darah putih Anda rendah. Anda juga akan diberikan obat-obatan untuk mengobati infeksi, seperti antibiotik, antivirus, dan antijamur.
Terkadang sistem kekebalan penderita HL tidak bekerja dengan baik. Perawatan untuk LH, seperti kemoterapi, terapi radiasi, atau pengangkatan limpa (splenektomi), juga dapat mempengaruhi sistem kekebalan tubuh. Orang yang limpanya telah diangkat mungkin memerlukan vaksin tertentu untuk membantu meningkatkan kekebalannya.
Mencegah infeksi penting pada orang dengan HL. Mempraktikkan kebersihan yang baik, melindungi kulit Anda, dan menjaga kesehatan secara keseluruhan adalah beberapa cara Anda dapat membantu mencegah infeksi. Penting juga untuk selalu memperbarui vaksin Anda untuk membantu mencegah infeksi tertentu.
Gigi berlubang
Terapi radiasi yang diberikan pada daerah kepala atau leher dapat meningkatkan risiko kerusakan gigi setelah perawatan karena radiasi dapat mempengaruhi saliva.
Sehingga mereka tidak menghasilkan air liur yang cukup. Itu tergantung pada dosis radiasi dan jumlah kelenjar ludah di area perawatan. Jika ada lebih sedikit air liur di mulut, gigi berlubang dan penyakit gusi bisa berkembang. Masalah-masalah ini dapat menyebabkan sakit gigi, kerusakan gigi, dan gusi bengkak dan nyeri.
Anda dapat membantu mencegah kerusakan gigi dengan melakukan hal berikut:
- memiliki pemeriksaan gigi lengkap dan pembersihan yang baik
- isi rongga Anda (tambalan) sebelum perawatan
- mempraktikkan kebersihan mulut yang baik setiap hari dan menerima perawatan fluoride selama dan setelah perawatan
lakukan pemeriksaan rutin dan pembersihan serta atasi masalah yang muncul setelah perawatan HL
Gangguan kelenjar tiroid
Orang yang menerima terapi radiasi di leher mereka lebih mungkin mengalami hipotiroidisme di masa depan. Hipotiroidisme mengacu pada produksi hormon tiroid yang tidak mencukupi
bukan oleh kelenjar tiroid, yang mengganggu fungsi normal tubuh. Biasanya muncul 3 sampai 4 tahun setelah terapi radiasi, tetapi juga dapat terjadi kemudian.
Tim kesehatan akan secara teratur memeriksa fungsi kelenjar tiroid Anda. Beberapa orang perlu menjalani terapi penggantian hormon tiroid untuk mengatur kelenjar tiroid mereka.
Gangguan kesuburan
Beberapa kombinasi obat kemoterapi dan terapi radiasi ke panggul dan daerah sekitarnya dapat mempengaruhi kesuburan Anda (kemampuan untuk hamil atau membawa kehamilan sampai aterm, atau kemampuan untuk membuat orang lain hamil).
Wanita yang secara alami mendekati menopause adalah yang paling mungkin menjadi tidak subur, karena beberapa perawatan LH dapat menyebabkan menopause dini. Wanita yang lebih muda yang dirawat karena HL mungkin mengalami gejala menopause dan menjadi tidak subur untuk sementara. Mereka lebih mungkin dibandingkan wanita yang lebih tua untuk menjadi subur kembali setelah perawatan.
Beberapa perawatan untuk LH mengurangi atau mengganggu produksi sperma di testis, yang dapat menyebabkan infertilitas sementara atau permanen pada pria.
Diskusikan kesuburan Anda dengan tim kesehatan Anda sebelum memulai perawatan. Mungkin ada cara untuk melindungi kesuburan Anda sebelum atau selama perawatan.
Gangguan jantung
Terapi radiasi ke dada dan obat kemoterapi tertentu, seperti doksorubisin, dapat menyebabkan kerusakan pada jantung. Kondisi jantung yang dapat terjadi antara lain sebagai berikut:
radang kantung pelindung di sekitar jantung (perikarditis)
penyempitan atau penyumbatan pembuluh darah di jantung (penyakit arteri koroner)
jaringan parut atau melemahnya otot jantung (kardiomiopati)
akumulasi cairan di kantung di sekitar jantung (efusi perikardial)
Otot jantung yang melemah (gagal jantung kongestif) atau detak jantung yang tidak teratur dapat menyebabkan sesak napas dan pembengkakan pada tangan atau kaki.
Tim kesehatan Anda akan mengambil langkah-langkah untuk mencegah, menemukan, dan mengobati masalah jantung ini.
Gangguan paru-paru
Beberapa obat kemoterapi, seperti bleomycin, dapat menyebabkan kerusakan pada paru-paru. Terapi radiasi ke paru-paru juga dapat merusaknya. Gangguan paru-paru meliputi:
Radang paru-paru (pneumonitis)
Jaringan parut atau pengerasan jaringan paru-paru (fibrosis paru)
Paru-paru radiasi biasanya muncul 1 hingga 3 bulan setelah memulai terapi radiasi, tetapi juga dapat berkembang beberapa bulan setelah perawatan. Fibrosis paru dapat berkembang berbulan-bulan atau bahkan bertahun-tahun setelah terapi radiasi. Masalah-masalah ini dapat menyebabkan batuk atau sesak napas.
Kanker sekunder
Dalam kasus yang jarang terjadi, jenis kanker yang berbeda dapat terbentuk setelah perawatan untuk HL. Kanker payudara, misalnya, mungkin berkembang pada wanita muda yang telah menerima terapi radiasi di dada. Kanker paru-paru dapat terjadi pada seseorang yang merokok dan menerima terapi radiasi pada dada. Leukemia myelogenous akut (AML) atau sindrom myelodysplastic dapat mempengaruhi seseorang yang telah menjalani transplantasi sel induk.
Meskipun kemungkinan terkena kanker kedua bisa menakutkan, manfaat mengobati HL dengan kemoterapi atau terapi radiasi biasanya jauh lebih besar daripada risiko terkena kanker lain. Terjadinya kanker sekunder tergantung pada faktor-faktor berikut:
- jenis agen kemoterapi
- dosis yang diberikan
- lamanya pengobatan
- kombinasi kemoterapi dan radioterapi
Anda dapat membantu mengurangi risiko terkena kanker sekunder dengan menerapkan gaya hidup sehat dan bekerja sama dengan tim kesehatan Anda untuk merancang rencana kesehatan agar tetap sehat. Skrining rutin untuk deteksi dini kanker sekunder, serta menyadari perubahan kesehatan Anda dan melaporkan masalah apa pun kepada dokter Anda, juga merupakan komponen penting dari tindak lanjut pengobatan pasca-kanker.
Kesehatan emosional
Dalam pengobatan, tujuannya adalah untuk melewati tahap ini dan mungkin sulit untuk tetap positif. Uang, pekerjaan, dan hubungan yang berbeda dapat menjadi sumber kekhawatiran dan kecemasan. Setelah perawatan, Anda mungkin memikirkan hal-hal lain dan mengalami emosi yang tidak terduga, termasuk yang berikut:
- Kemunculan kembali LH
- Efek HL pada keluarga Anda,
- Limfoma adalah kelompok kanker darah. Limfoma adalah kanker sistem limfatik dengan mengorbankan limfosit.
- Sistem limfatik meliputi sumsum tulang, limpa, kelenjar timus, nodus dan pembuluh limfatik; itu membela tubuh terhadap mikroba, parasit, racun, benda asing, dll.
Tahapan stadium limfoma Hodgkin
Pementasan menggambarkan ukuran limfoma dalam tubuh dan lokasinya pada saat diagnosis awal. Ini sering disebut sebagai luasnya limfoma. Informasi dari tes digunakan untuk mengetahui seberapa besar tumor, apakah limfoma telah menyebar dari tempat asalnya dan dari mana penyebarannya. Tim perawatan kesehatan Anda menggunakan panggung untuk merencanakan perawatan Anda dan memprediksi hasilnya (prognosis Anda).
Sistem pementasan yang paling sering digunakan untuk limfoma Hodgkin (HL) adalah sistem pementasan Ann Arbor dan Lugano. Sistemnya serupa, dan yang ada di Lugano didasarkan pada sistem Ann Arbor. Kedua sistem ini memiliki 4 tahap. Untuk tahap 1 sampai 4, angka Romawi I, II, III dan IV sering digunakan. Namun untuk memperjelas teks, kita akan menggunakan angka 1, 2, 3 dan 4.
Secara umum, semakin tinggi angka stadium, semakin banyak limfoma yang menyebar. Tahap 1 dan 2 sering dianggap sebagai LH awal. Tahap 3 dan 4 sesuai dengan HL lanjutan. Bicaralah dengan dokter Anda jika Anda memiliki pertanyaan tentang pementasan.
Dokter menentukan stadium HL setelah memeriksa:
jumlah kelompok kelenjar getah bening yang terkena limfoma;
jika limfoma terlokalisasi atau umum – terlokalisasi berarti kelenjar getah bening kanker ditemukan hanya di 1 area tubuh dan umum berarti kelenjar getah bening kanker ditemukan di banyak area tubuh;
kelenjar getah bening mana yang terpengaruh oleh limfoma dan apakah mereka berada di satu atau kedua sisi diafragma;
jika limfoma hadir di organ atau jaringan selain kelenjar getah bening.
Kategori A, B, E dan X
Huruf-huruf berikut dapat ditambahkan ke nomor stadium tergantung pada aspek penyakitnya.
A – Anda tidak demam, tidak banyak berkeringat, dan berat badan tidak turun.
B – Anda mengalami demam, yang penyebabnya tidak diketahui dan tidak kunjung hilang, Anda berkeringat banyak di malam hari dan berat badan Anda turun tanpa alasan.
E – Limfoma ditemukan di jaringan tetangga, di luar kelenjar getah bening (kursi ekstranodal).
X – Limfoma menempati area yang luas (penyakit yang banyak).
Tahap 1
Limfoma ditemukan pada 1 kelompok kelenjar getah bening.
Tahap 1E
Limfoma hanya ditemukan di 1 area di luar kelenjar getah bening.
Tahap 2
Limfoma ditemukan setidaknya pada 2 kelompok kelenjar getah bening. Kelenjar getah bening yang terkena limfoma semuanya terletak di atas atau di bawah diafragma.
Tahap 2E
Limfoma ditemukan di kelenjar getah bening yang semuanya berada di atas atau di bawah diafragma dan juga telah menyebar ke jaringan di dekat kelenjar getah bening.
Tahap 3
Limfoma ditemukan di kelenjar getah bening di atas dan di bawah diafragma.
Tahap 3E
Limfoma ditemukan di kelenjar getah bening di atas dan di bawah diafragma dan juga telah menyebar ke jaringan di dekat kelenjar getah bening
Tahap 4
Limfoma bersifat umum: Hal ini terlihat di area tubuh di luar kelenjar getah bening seperti paru-paru, hati, tulang dan sumsum tulang. Biasanya juga terlihat di kelenjar getah bening.
Kekambuhan LH
Kekambuhan (kambuh) LH berarti bahwa limfoma kembali setelah pengobatan. Jika muncul kembali di tempat pertama kali dimulai, itu disebut pengulangan lokal. Tapi itu bisa muncul kembali di bagian lain dari tubuh.
Ketika LH kembali, biasanya terjadi dalam bentuk awalnya. Ini berarti HL derajat rendah (indolen) biasanya muncul kembali sebagai limfoma derajat rendah. Namun terkadang jenis HL bermutu rendah akan kembali menjadi HL bermutu tinggi (agresif).
LH tahan api
LH refrakter bila tidak merespon pengobatan. Ini juga disebut penyakit progresif.
Jika limfoma Hodgkin menyebar
Sel limfoma Hodgkin (HL) dapat menyebar dari kelenjar getah bening tempat kanker mulai menyebar ke bagian tubuh lainnya. Penyebaran ini disebut metastasis.
Memahami bagaimana jenis kanker biasanya tumbuh dan menyebar membantu tim perawatan kesehatan Anda merencanakan perawatan dan perawatan Anda di masa depan. LH biasanya menyebar dengan cara yang dapat diprediksi, pertama menyerang kelenjar getah bening terdekat. Ini berbeda dengan limfoma non-Hodgkin (NHL), yang tidak menyebar dengan cara yang dapat diprediksi.
JIKA LH menyebar, dapat menyebar ke bagian tubuh berikut:
- kelompok kelenjar getah bening lainnya
- hati
- paru dan pleura
- sumsum tulang
- tulang
- kulit
Prognosis dan kelangsungan hidup untuk limfoma Hodgkin
Jika Anda menderita limfoma Hodgkin (HL), Anda mungkin bertanya-tanya tentang prognosis Anda. Prognosis adalah tindakan terbaik yang dilakukan dokter untuk menilai bagaimana kanker akan mempengaruhi seseorang dan bagaimana mereka akan menanggapi pengobatan. Prognosis dan kelangsungan hidup tergantung pada banyak faktor risiko. Hanya dokter yang mengetahui riwayat kesehatan Anda, jenis kanker yang Anda derita, stadium dan karakteristik penyakit, perawatan yang dipilih, dan respons terhadap pengobatan yang dapat meninjau semua data ini bersama dengan statistik kelangsungan hidup untuk menentukan apakah itu . sampai pada suatu prognosa.
Faktor prognostik adalah aspek kanker atau karakteristik orang yang diperhitungkan dokter saat membuat prognosis. Faktor prediktor mempengaruhi bagaimana kanker merespon pengobatan tertentu. Kami sering mendiskusikan faktor prognostik dan prediktif bersama-sama. Keduanya berperan dalam memilih rencana perawatan dan dalam menetapkan prognosis.
Stadium LH merupakan faktor penting dalam menentukan prognosis dan perencanaan pengobatan. Namun, tingkat penyebaran LH dan organ atau area jaringan yang terkena dapat bervariasi dalam satu tahap. Oleh karena itu, dokter mengandalkan faktor-faktor berikut untuk membuat prognosis HL dini atau lanjut. Faktor-faktor ini disebut risiko yang tidak menguntungkan atau negatif karena menyiratkan bahwa risiko terulangnya (kekambuhan, atau kekambuhan) LH setelah pengobatan lebih tinggi.
Limfoma Hodgkin Awal
LH dini meliputi stadium 1 dan 2. Dokter menentukan apakah LH dini menguntungkan atau tidak berdasarkan 5 faktor berikut. Mereka juga dapat menggunakan beberapa faktor Skor Prognostik Internasional (IPS) yang digunakan untuk HL lanjut. HL menguntungkan jika tidak ada faktor risiko ini. LH tidak menguntungkan jika satu atau lebih dari faktor risiko ini ada.
Gejala B
Jika seseorang tidak memiliki gejala B, dokter menambahkan huruf A setelah stadium. Jika ada, tambahkan huruf B. Jadi LH awal termasuk tahap 1A, 1B dan 2A.
Gejala B digeneralisasi, yaitu mempengaruhi seluruh tubuh:
demam yang tidak dapat dijelaskan
keringat malam yang banyak
penurunan berat badan yang tidak dapat dijelaskan yang setara dengan lebih dari 10% dari berat badan dalam 6 bulan terakhir
Massa mediastinum besar (toraks)
Tumor dada yang besar, atau besar, seringkali memiliki prognosis yang kurang baik dibandingkan tumor kecil karena mereka cenderung kurang merespon pengobatan dengan baik. Dokter mungkin menganggap tumor berikut berukuran besar:
tumor dada yang setidaknya 1/3 lebar dada pada rontgen dada
tumor dengan diameter minimal 10 cm pada computed tomography (CT)
Menyebar ke area selain kelenjar getah bening
Prognosis LH lebih baik jika terbatas pada kelenjar getah bening daripada jika telah menyebar ke organ lain atau area tubuh seperti sumsum tulang, hati atau paru-paru. Dokter mungkin menyebut area selain kelenjar getah bening sebagai situs ekstranodal.
Menyebar ke beberapa daerah kelenjar getah bening
Prognosis untuk LH kurang menguntungkan jika 3 atau lebih daerah kelenjar getah bening terpengaruh.
Laju sedimentasi globular
Tingkat sedimentasi sel darah merah (VSG) berikut adalah faktor risiko yang tidak menguntungkan:
VSG lebih besar dari atau sama dengan 50 mm / jam pada orang yang tidak memiliki gejala B
VSG lebih besar atau sama dengan 30 mm / jam pada orang yang mengalami gejala B
Limfoma Hodgkin lanjut
LH lanjut termasuk stadium 3 dan 4. Beberapa dokter juga memasukkan orang dengan gejala B atau orang dengan tumor besar.
International Prognostic Score (IPS) membantu dokter menentukan prognosis dan pengobatan orang dengan HL lanjut. Hal ini didasarkan pada 7 faktor risiko yang tidak menguntungkan berikut ini.
Tahap atau stadium 4
Prognosis LH stadium 4 kurang menguntungkan dibandingkan dengan LH stadium 2B atau 3.
Usia yang lebih tua
Prognosis untuk orang berusia 45 atau lebih kurang menguntungkan.
Pria
Prognosis untuk pria kurang menguntungkan dibandingkan dengan wanita.
Kadar hemoglobin rendah
Tingkat hemoglobin di bawah 105 g / L kurang menguntungkan.
Tingkat albumin rendah
Tingkat albumin kurang dari 40 g / L kurang menguntungkan.
Jumlah sel darah putih yang tinggi
Jumlah sel darah putih yang lebih besar atau sama dengan 15.000/mm3 kurang menguntungkan.
Jumlah limfosit yang rendah
Jumlah limfosit kurang dari 600 / mm3 atau mewakili kurang dari 8% dari jumlah total sel darah putih kurang menguntungkan.
Limfoma non-Hodgkin
Limfoma Non-Hodgkin (NHL) adalah kanker yang dimulai pada limfosit. Limfosit adalah sel dari sistem limfatik.
Sistem limfatik
Sistem limfatik bekerja bersama dengan bagian lain dari sistem kekebalan Anda untuk membantu tubuh Anda mempertahankan diri terhadap infeksi dan penyakit. Sistem limfatik terdiri dari jaringan pembuluh getah bening, kelenjar getah bening dan organ limfatik. Pembuluh getah bening membawa getah bening, yang mengandung limfosit dan sel darah putih lainnya, serta antibodi dan nutrisi. Kelenjar getah bening, yang terletak di sepanjang pembuluh limfatik, menyaring getah bening. Organ limfatik termasuk limpa, timus, amandel, kelenjar gondok, dan sumsum tulang.
Limfosit mulai di sumsum tulang dari sel dasar yang disebut sel induk. Sel punca berkembang menjadi berbagai jenis sel yang memiliki tugas berbeda. Limfosit adalah jenis sel darah putih yang membantu melawan infeksi. Jenis utama limfosit adalah:
Limfosit B, atau sel B, yang menghasilkan antibodi untuk melawan bakteri, virus, dan zat asing lainnya seperti jamur;
Limfosit T, atau sel T, yang melawan infeksi, menghancurkan sel abnormal dan mengontrol respon imun;
sel natural killer (NK) yang menyerang sel abnormal atau asing.
Limfosit terkadang mengalami perubahan yang membuat cara mereka tumbuh atau berperilaku tidak normal. Sel-sel abnormal ini dapat membentuk tumor yang disebut limfoma.
Karena limfosit ditemukan di mana-mana dalam sistem limfatik, NHL dapat memanifestasikan dirinya hampir di mana saja di tubuh. Biasanya muncul pada sekelompok kelenjar getah bening di salah satu bagian tubuh, seperti leher (di atas tulang selangka), di bawah lengan, perut, atau selangkangan.
NHL dapat menyebar ke hampir semua jaringan atau organ dalam tubuh melalui sistem limfatik atau aliran darah. Limfosit abnormal, atau sel limfoma, dapat tetap berada di kelenjar getah bening atau membentuk tumor padat. Dalam kasus yang jarang terjadi, mereka beredar dalam darah.
Jenis NHL
Ada lebih dari 30 jenis NHL yang berbeda. Mereka diklasifikasikan menurut jenis limfosit di mana mereka berkembang. Kebanyakan NHL dimulai di sel B dan disebut limfoma sel B. Mereka juga disebut limfoma sel B atau limfoma B. NHL juga dapat muncul di sel T; itu kemudian disebut limfoma T, limfoma sel T atau limfoma T. NHL yang dimulai di sel NK diklasifikasikan sebagai limfoma T.
Sel-sel dari berbagai jenis NHL tidak semuanya terlihat sama di bawah mikroskop. Selain itu, mereka berkembang dan menyebar dengan cara yang berbeda. NHL dinilai berdasarkan perbedaan penampilan, atau kelainan, antara sel limfoma dan limfosit normal. Nilai tersebut memberi gambaran kepada dokter tentang seberapa cepat NHL dapat tumbuh dan menyebar. Kami biasanya mengklasifikasikan NHL dalam 2 kelas:
Indolent, atau tingkat rendah, NHL memiliki sel kanker yang berdiferensiasi baik, yang berarti mereka terlihat dan berperilaku sangat mirip dengan sel normal. NHL ini cenderung tumbuh lambat.
Agresif, atau tingkat tinggi, NHL memiliki sel kanker yang berdiferensiasi buruk atau tidak berdiferensiasi, yaitu, penampilan dan perilakunya kurang normal, atau lebih abnormal. NHL ini cenderung tumbuh dengan cepat.
Sistem klasifikasi Organisasi Kesehatan Dunia (WHO)
Dokter menggunakan sistem klasifikasi WHO untuk mengidentifikasi jenis NHL. Setiap jenis dapat berperilaku berbeda dan mungkin memerlukan perawatan yang berbeda.
WHO mengklasifikasikan NHLs menurut jenis limfosit (B atau T) yang telah menjadi kanker. NHL yang dimulai pada sel pembunuh alami (NK) diklasifikasikan sebagai limfoma sel T.
WHO kemudian membagi limfoma B dan T menjadi 2 kelompok berdasarkan tahap perkembangan, atau pematangan, limfosit ketika menjadi kanker. Limfoma prekursor berkembang pada limfosit yang belum matang selama tahap awal perkembangannya. Limfoma dewasa, atau perifer, berkembang menjadi limfosit yang lebih matang.
Jenis spesifik NHL didasarkan pada penampilan limfosit abnormal, atau sel limfoma, dilihat di bawah mikroskop, karakteristik kromosom sel limfoma, dan adanya protein tertentu pada permukaan sel limfoma.
WHO memasukkan limfoma dan leukemia limfoid sebagai jenis NHL: keduanya dimulai di limfosit, tetapi sel limfoma ditemukan di tempat yang berbeda di dalam tubuh. Jika tumor muncul di kelenjar getah bening atau organ lain, itu dianggap limfoma. Jika sel-sel limfoma berada di dalam darah atau sumsum tulang dan tumor terbentuk, itu disebut leukemia limfoid.
Kanker lain dari sistem limfatik disebut limfoma Hodgkin (HL). Limfosit abnormal pada limfoma Hodgkin terlihat dan berperilaku berbeda dari limfosit non-Hodgkin. Kedua kategori limfoma ini diperlakukan secara berbeda.
Limfoma sel B besar difus
Limfoma sel B besar difus (DLBCL) adalah jenis limfoma non-Hodgkin (NHL) yang paling umum. Jika dilihat di bawah mikroskop, sel limfoma terlihat sangat besar dibandingkan dengan limfosit normal. Sel limfoma juga tersebar di seluruh kelenjar getah bening dan jaringan.
DLBCL dapat muncul pada orang-orang dari segala usia, tetapi sebagian besar didiagnosis ketika mereka berusia pertengahan enam puluhan. Ini mempengaruhi manusia sedikit lebih sering.
Biasanya, DLBCL dimulai di kelenjar getah bening, tetapi juga dapat dimulai di organ atau jaringan yang berada di luar kelenjar getah bening (penyakit ekstranodal primer) dan lokasi yang paling umum adalah sebagai berikut:
- tulang
- otak atau sumsum tulang belakang (sistem saraf pusat, atau SSP)
- saluran pencernaan (saluran pencernaan)
- sinus
- testis
- kelenjar tiroid
- kulit
Dalam 30 hingga 40% kasus, DLBCL terlokalisasi (stadium 1 atau 2) saat didiagnosis. Sisanya lazim pada saat diagnosis, yang berarti bahwa DLBCL telah menyebar ke kelenjar getah bening di atas dan di bawah diafragma atau ke berbagai bagian tubuh, seperti limpa, hati atau sumsum tulang.
Subtipe DLBCL yang langka meliputi:
limfoma sel B besar mediastinum primer
limfoma serosa primer (LPS)
limfoma sel B besar intravaskular
DLBCL adalah jenis NHL yang berkembang pesat (agresif). Beberapa jenis limfoma B yang tumbuh lambat (indolen) dapat berkembang menjadi DLBCL. Ini antara lain:
limfoma folikel
limfoma MALT
limfoma zona marginal limpa
limfoma limfosit kecil
limfoma limfoplasmasitik
Gejala
Dengan DLBCL, kelenjar getah bening menjadi lebih besar dari biasanya, itulah sebabnya dapat dirasakan saat disentuh. Gejala B, seperti demam yang tidak dapat dijelaskan, keringat malam yang banyak, dan penurunan berat badan yang tidak dapat dijelaskan juga dapat terjadi.
Perawatan
DLBCL sangat sensitif terhadap kemoterapi, sehingga digunakan sebagai pengobatan utama. Meskipun DLBCL adalah jenis NHL yang berkembang pesat, kemoterapi bekerja untuk banyak orang. Ada kemungkinan DLBCL akan kembali (kambuh) setelah beberapa sesi pengobatan pertama diberikan.
Kemoterapi
Kemoterapi digunakan untuk mengobati semua tahap DLBCL. Kombinasi kemoterapi paling umum yang diberikan sebagai pengobatan awal untuk DLBCL disebut CHOP dan terdiri dari obat-obatan berikut:
siklofosfamid (Cytoxan, Procytox)
doksorubisin (Adriamycin)
vincristine (Oncovin)
prednison
Kemoterapi biasanya diberikan dengan obat yang ditargetkan. Ini disebut sebagai protokol R-CHOP, atau kombinasi kemoterapi CHOP dan rituximab (Rituxan).
Jika DLBCL datang kembali setelah dirawat atau jika tidak merespon pengobatan, obat kemoterapi berikut harus diberikan:
R-GDP – gemcitabine (Gemzar), deksametason (Decadron, Dexasone), cisplatin (Platinol AQ) dan rituximab
R-DHAP – deksametason, sitarabin (Cytosar, Ara-C), cisplatin dan rituximab
sitarabin
bendamustine (Treanda)
PEPC – prednison, etoposida (Vepesid, VP-16), siklofosfamid dan prokarbazin (Natulan)
R-ICE – ifosfamide (Ifex), carboplatin (Paraplatin, Paraplatin AQ), etoposide dan rituximab
Perawatan yang ditargetkan
Terapi bertarget menggunakan obat untuk menargetkan molekul tertentu (seperti protein) pada permukaan sel kanker. Molekul-molekul ini membantu mengirim sinyal yang memberi tahu sel untuk tumbuh atau membelah. Dengan menargetkan molekul-molekul ini, obat menghentikan pertumbuhan dan penyebaran sel kanker sambil membatasi kerusakan pada sel normal.
Rituximab adalah obat yang ditargetkan yang sering digunakan sendiri atau dalam kombinasi dengan kemoterapi untuk mengobati DLBCL.
Radioterapi
Terapi radiasi sinar eksternal dapat diberikan setelah kemoterapi untuk mengobati DLBCL stadium 1 dan terkadang stadium 2. Ketika DLBCL muncul di satu testis, terapi radiasi dapat diberikan ke testis lainnya juga untuk mencegah perkembangan lebih lanjut. penyebaran sel limfoma.
Terapi radiasi dapat diberikan setelah kemoterapi dengan adanya DLBCL yang lebih lanjut. Ini digunakan jika penyakit masih ada di area kecil atau jika tumor berukuran minimal 10 cm ada di area lain (penyakit besar).
Profilaksis sistem saraf pusat
Sistem saraf pusat (SSP) terdiri dari otak dan sumsum tulang belakang. DLBCL yang dimulai di sinus atau testis dapat menyebar ke SSP. Profilaksis SSP dilakukan untuk membantu mencegah sel-sel limfoma menyebar ke otak dan sumsum tulang belakang.
Profilaksis SSP dapat diberikan dengan kemoterapi intratekal, di mana obat kemoterapi disuntikkan langsung ke dalam cairan serebrospinal (CSF). Obat yang digunakan adalah methotrexate.
Profilaksis SSP juga dapat diberikan dengan jarum yang dimasukkan ke dalam vena (intravena). Obat yang digunakan adalah methotrexate dosis tinggi.
Transplantasi sel induk
Pilihan pengobatan lain mungkin ditawarkan kepada orang-orang yang DLBCLnya tidak hilang setelah pengobatan atau kembali setelah dirawat (kambuh). Perawatan ini mungkin termasuk jenis kemoterapi lain atau transplantasi sel induk. Transplantasi sel induk dapat menjadi pilihan jika DLBCL telah merespon kemoterapi sebelumnya.
Imunoterapi
Imunoterapi yang disebut terapi sel T CAR dapat ditawarkan kepada orang-orang dengan DLBCL yang tidak hilang setelah pengobatan atau yang kembali setelah pengobatan lain.
Dalam terapi sel T CAR, jutaan sel T dikeluarkan dari seseorang dengan kanker. Di laboratorium, mereka dimodifikasi sehingga memiliki reseptor antigen chimeric (CARs) di permukaannya. Reseptor ini mengenali antigen spesifik (protein) yang diekspresikan oleh jenis kanker yang sedang dirawat. Sel T disuntikkan kembali ke orang tersebut untuk berkembang biak dan kemudian menyerang dan menghancurkan sel kanker.
Tisagenlecleucel (Kymriah) dan axicabtagene ciloleucel (Yescarta) adalah terapi sel T CAR yang disetujui sebagai pengobatan untuk DLBCL yang kembali setelah pengobatan (kambuh) atau tidak responsif terhadap pengobatan (refraktori) setelah setidaknya 2 pengobatan lagi. Ini termasuk DLBCL tanpa indikasi lebih lanjut (NOS), limfoma B tingkat tinggi, dan DLBCL yang muncul pada limfoma folikular.
Limfoma folikular
Limfoma folikular adalah limfoma sel B. Kata “folikel” mengacu pada cara sel-sel limfoma mengelompok bersama di kelenjar getah bening atau jaringan lain.
Limfoma folikular adalah jenis limfoma non-Hodgkin (NHL) yang paling umum ke-2. Biasanya muncul pada orang dewasa berusia 50 tahun atau lebih, dan usia rata-rata saat diagnosis adalah 59 tahun. Ini mempengaruhi wanita sedikit lebih banyak daripada pria.
Dalam kebanyakan kasus, limfoma folikular didiagnosis pada stadium 3 atau 4. Sering menyebar ke sumsum tulang dan limpa, tetapi biasanya tidak mempengaruhi organ dan jaringan lain selain kelenjar getah bening.
Kadang-kadang limfoma folikular berubah menjadi limfoma sel B besar difus (DLBCL). DLBCL adalah jenis NHL yang berkembang pesat (agresif).
Gejala
Limfoma folikel mungkin tidak menimbulkan gejala. Terkadang kelenjar getah bening di berbagai bagian tubuh lebih besar dari biasanya.
Faktor prognostik
Tim kesehatan menggunakan Follicular Lymphoma International Prognostic Index (FLIPI) untuk membantu menilai orang dengan penyakit ini dan merencanakan pengobatan. Orang dengan faktor prognostik yang menguntungkan harus merespon dengan baik terhadap pengobatan. Risiko limfoma folikular kembali (berulang) setelah perawatan lebih tinggi ketika seseorang memiliki faktor prognostik yang buruk.
Perawatan
Ada banyak pilihan pengobatan untuk limfoma folikular. Jenis NHL ini sering muncul kembali (kembali) setelah diobati, tetapi biasanya merespon pengobatan lain. Orang tersebut sering mengalami remisi lagi setelah dirawat lagi, tetapi remisi biasanya menjadi lebih pendek dengan setiap rangkaian perawatan.
Radioterapi
Terapi radiasi sinar eksternal digunakan untuk mengobati daerah kelenjar getah bening yang terkena limfoma folikular stadium 1 atau 2. Kita kemudian dapat berbicara tentang terapi radiasi dari bidang yang terkena.
Limfoma folikular biasanya lebih lanjut (stadium 3 atau 4) dan biasanya telah menyebar ke lebih dari satu area kelenjar getah bening saat didiagnosis. Terapi radiasi sinar eksternal dosis rendah dapat diberikan untuk membantu meringankan gejala ketika limfoma folikular lebih lanjut.
Pengamatan yang waspada
Pengamatan yang cermat, juga disebut pengawasan aktif, mungkin disarankan untuk limfoma folikular karena pertumbuhannya lambat dan mungkin tidak perlu segera diobati. Tim perawatan kesehatan memonitor orang dengan limfoma folikular dan memulai pengobatan ketika gejala muncul atau ada tanda-tanda bahwa penyakit berkembang lebih cepat.
Kemoterapi
Kemoterapi dapat ditawarkan untuk mengobati limfoma folikular, terutama jika telah menyebar ke beberapa kelompok kelenjar getah bening atau organ lain dan menyebabkan gejala. Agen kemoterapi tunggal dapat diberikan atau kombinasi dari beberapa.
Kemoterapi sering dikombinasikan dengan obat yang ditargetkan.
Hanya satu dari obat ini yang dapat digunakan:
- fludarabin (Fludara)
- bendamustine (Treanda)
- klorambusil (Leukeran)
Kombinasi obat ini dapat diberikan:
- CHOP – cyclophosphamide (Cytoxan, Procytox), doxorubicin (Adriamycin), vincristine (Oncovin) dan prednison
- R-CHOP – CHOP dengan rituximab (Rituxan)
- CVP – siklofosfamid, vincristine dan prednison
- R-CVP – CVP dengan rituximab
- FND – fludarabine, mitoxantrone (Novantrone) dan deksametason (Decadron, Dexasone)
- BR – bendamustine dan rituximab
Perawatan yang ditargetkan
Terapi bertarget menggunakan obat untuk menargetkan molekul tertentu (seperti protein) pada permukaan sel kanker. Molekul-molekul ini membantu mengirim sinyal yang memberi tahu sel untuk tumbuh atau membelah. Dengan menargetkan molekul-molekul ini, obat menghentikan pertumbuhan dan penyebaran sel kanker sambil membatasi kerusakan pada sel normal.
Rituximab adalah obat target yang digunakan untuk mengobati limfoma folikular. Ini dapat diberikan sendiri atau dalam kombinasi dengan kemoterapi. Ini juga dapat digunakan sebagai perawatan pemeliharaan setelah kemoterapi.
Ada obat lain yang ditargetkan yang dapat digunakan ketika limfoma folikular muncul kembali setelah dirawat (kembali) atau ketika tidak lagi merespons pengobatan, yaitu penyakitnya refrakter:
- ibritumomab (Zevalin)
- idealalisib (Zydelig)
- obinutuzumab (Gazyva) dengan bendamustine
Ibritumomab adalah jenis radioimunoterapi, yang mengikat bahan radioaktif ke obat target. Obat yang ditargetkan mengikat sel-sel limfoma, menyebabkan radiasi dikirim langsung ke sel-sel itu, yang mungkin berarti lebih sedikit efek samping atau efek samping yang kurang serius.
Transplantasi sel induk
Transplantasi sel induk dapat menjadi pilihan bagi sebagian orang jika limfoma folikular kembali setelah pengobatan (kembali) atau tidak merespon pengobatan (penyakit refrakter).
Limfoma MALT
Limfoma jaringan limfoid terkait mukosa (MALT) dari area marginal ekstranodal adalah limfoma non-Hodgkin sel B (NHL). Limfoma MALT dikatakan ekstranodal karena dimulai pada jaringan atau organ di luar kelenjar getah bening. kelenjar getah bening. Itu muncul di jaringan limfatik selaput lendir atau jaringan yang melapisi organ atau rongga tubuh.
Limfoma MALT juga disebut maltoma. Ini mempengaruhi pria hampir sama seperti wanita, biasanya di usia 60-an.
Sebagian besar limfoma MALT dimulai di perut. Lebih dari 60% penderita limfoma MALT lambung memiliki riwayat infeksi bakteri Helicobacter pylori (H. pylori). Infeksi bakteri dan virus lainnya juga terkait dengan limfoma MALT.
Orang dengan limfoma MALT di area selain perut sering memiliki riwayat gangguan autoimun seperti tiroiditis Hashimoto dan sindrom Sjögren. Area tubuh tersebut antara lain sebagai berikut:
- bagian lain dari saluran pencernaan, seperti usus kecil atau usus besar (segmen terpanjang dari usus besar)
- paru-paru
- jaringan di sekitar mata
- kulit
- kelenjar ludah
- kelenjar tiroid
- kandung kemih
- payudara
Pada umumnya limfoma MALT tumbuh lambat (indolen), namun terkadang tumbuh cepat (agresif). Biasanya butuh waktu lama untuk menyebar di luar area tempat asalnya, dan sering didiagnosis pada stadium 1 atau 2. Bahkan jika ada beberapa situs ekstranodal, ini tidak berarti bahwa limfoma telah menyebar. seluruh tubuh (penyakit umum).
Dalam kasus yang jarang terjadi, limfoma MALT dapat berkembang menjadi jenis NHL yang berkembang dengan cepat, yaitu agresif.
Perawatan
Limfoma MALT pada lambung diperlakukan secara berbeda dari limfoma MALT yang muncul di bagian lain dari tubuh. Limfoma MALT stadium awal sering diperlakukan berbeda dari limfoma MALT lanjut.
Limfoma MALT stadium awal pada lambung
Pilihan pengobatan untuk limfoma MALT tahap awal (stadium 1 atau 2) yang terbatas pada perut adalah sebagai berikut.
Antibiotik seringkali merupakan pengobatan pertama jika biopsi memastikan Anda menderita infeksi H. pylori. Antibiotik mungkin satu-satunya pengobatan yang diperlukan jika biopsi tindak lanjut menunjukkan bahwa infeksi telah hilang dan tidak ada tanda-tanda limfoma.
Terapi radiasi dapat digunakan jika antibiotik tidak bekerja. Terapi radiasi sinar eksternal diarahkan ke tumor di perut.
Kemoterapi kadang-kadang diberikan jika limfoma MALT tidak merespon terhadap antibiotik. Hanya satu obat, seperti klorambusil (Leukeran) atau siklofosfamid (Cytoxan, Procytox), yang dapat digunakan. Kadang-kadang obat kemoterapi digunakan bersama-sama seperti dalam kasus protokol CHOP, yang didasarkan pada siklofosfamid, doksorubisin (Adriamycin), vincristine (Oncovin) dan prednison.
Terapi bertarget menggunakan obat untuk menargetkan molekul tertentu (seperti protein) pada permukaan sel kanker. Molekul-molekul ini membantu mengirim sinyal yang memberi tahu sel untuk tumbuh atau membelah. Dengan menargetkan molekul-molekul ini, obat menghentikan pertumbuhan dan penyebaran sel kanker sambil membatasi kerusakan pada sel normal. Rituximab (Rituxan) adalah obat target yang dapat diberikan jika antibiotik tidak bekerja atau jika limfoma MALT berkembang setelah kemoterapi.
Pembedahan kadang-kadang dilakukan untuk mengangkat sebagian atau seluruh lambung (gastrektomi parsial atau total) jika limfoma tidak hilang setelah pengobatan dengan antibiotik atau jika berkembang. Pembedahan tidak dilakukan sebanyak sebelumnya untuk mengobati limfoma lambung MALT karena perawatan lain biasanya efektif.
Limfoma MALT stadium awal di luar perut
Limfoma MALT stadium awal yang telah dimulai di area selain perut dapat diobati secara topikal, seperti dengan pembedahan atau terapi radiasi.
Pembedahan untuk mengangkat area yang terkena limfoma dapat menjadi pilihan tergantung pada lokasinya di dalam tubuh dan ukurannya.
Terapi radiasi sinar eksternal dapat diberikan ke daerah yang terkena.
Limfoma MALT lanjut
Limfoma MALT lanjut (stadium 3 atau 4) yang ditemukan di perut atau bagian tubuh lainnya dapat diobati dengan salah satu perawatan berikut.
Pengamatan waspada, juga disebut pengawasan aktif, dapat menjadi pilihan karena limfoma MALT tumbuh lambat dan mungkin tidak perlu segera diobati. Tim perawatan kesehatan dengan hati-hati memantau orang dengan limfoma MALT dan memulai pengobatan. Apalagi saat gejala muncul atau ada tanda-tanda penyakit sedang berkembang.
Terapi radiasi dapat digunakan jika limfoma besar, menyebabkan gejala, atau tumbuh. Terapi radiasi sinar eksternal diarahkan ke tumor dan beberapa jaringan di sekitarnya.
Kemoterapi dapat digunakan sebagai pengganti terapi radiasi jika limfoma besar, jika membesar, jika ada kanker di seluruh tubuh (penyakit umum), atau jika muncul kembali setelah dirawat. Obat atau kombinasi obat berikut dapat diberikan:
- fludarabin (Fludara)
- bendamustine (Treanda)
- klorambusil (Leukeran)
Protokol CHOP – siklofosfamid (Cytoxan, Procytox), doxorubicin (Adriamycin), vincristine (Oncovin) dan prednison
Protokol CVP – siklofosfamid, vincristine, dan prednison
Target terapi dapat diberikan jika limfoma MALT lambung tidak menanggapi antibiotik, jika limfoma tidak berhubungan dengan infeksi H. pylori, atau jika datang kembali (kembali) setelah pengobatan. Rituximab (Rituxan) adalah obat target yang dapat diberikan sendiri atau dalam kombinasi dengan kemoterapi.
Limfoma sel mantel
Limfoma sel mantel adalah limfoma non-Hodgkin sel B (NHL). Itu dimulai di tepi luar kelenjar getah bening yang disebut area mantel. Limfoma sel mantel lebih sering menyerang pria daripada wanita. Biasanya didiagnosis pada awal enam puluhan Anda.
Biasanya limfoma sel mantel didiagnosis pada stadium 3 atau 4. Sering menyebar ke kelenjar getah bening lain, sumsum tulang, limpa dan hati. Kadang-kadang terlihat di sepanjang saluran pencernaan (saluran pencernaan). Dalam hal ini, kita dapat berbicara tentang poliposis limfomatous.
Limfoma sel mantel dapat tumbuh lambat (indolen), tetapi ada juga varian yang tumbuh cepat (agresif) yang disebut varian blastoid dan varian polimorfik.
Perawatan
Perawatan utama untuk limfoma sel mantel adalah kemoterapi. Perawatan lain seperti terapi bertarget, terapi biologis, terapi radiasi dan transplantasi sel induk dapat digunakan.
Kemoterapi
Kemoterapi sering digunakan untuk mengobati limfoma sel mantel. Obat kemoterapi biasanya digunakan dalam kombinasi dengan obat yang ditargetkan kadang-kadang ditambahkan. Kombinasi kemoterapi berikut dapat digunakan:
CHOP – cyclophosphamide (Cytoxan, Procytox), doxorubicin (Adriamycin), vincristine (Oncovin) dan prednison
R-CHOP – CHOP dengan rituximab (Rituxan)
CVP – siklofosfamid, vincristine dan prednison
R-CVP – CVP dengan rituximab
hiper-CVAD – siklofosfamid, vinkristin, doksorubisin, deksametason (Decadron, Dexasone), metotreksat dan sitarabin (Cytosar, Ara-C)
R-hiper-CVAD – hiper-CVAD dengan rituximab
EPOCH – etoposide (Vepesid), vincristine, doxorubicin, cyclophosphamide dan prednison
Obat-obatan berikut dapat digunakan jika limfoma sel mantel tidak merespon pengobatan, jika berkembang selama pengobatan, atau jika kembali setelah pengobatan (kembali). Ini dapat diberikan sebagai satu atau dalam kombinasi dengan yang lain atau dengan obat yang ditargetkan:
bendamustine (Treanda)
kladribin (Leustatin)
fludarabin (Fludara)
Perawatan yang ditargetkan
Terapi bertarget menggunakan obat untuk menargetkan molekul tertentu (seperti protein) pada permukaan sel kanker. Molekul-molekul ini membantu mengirim sinyal yang memberi tahu sel untuk tumbuh atau membelah. Dengan menargetkan molekul-molekul ini, obat menghentikan pertumbuhan dan penyebaran sel kanker sambil membatasi kerusakan pada sel normal.
Rituximab (Rituxan) adalah obat yang ditargetkan yang sering digunakan sendiri atau dalam kombinasi dengan kemoterapi untuk mengobati limfoma sel mantel.
Bortezomib (Velcade), ibrutinib (Imbruvica), dan acalabrutinib (Calquence) adalah obat target yang terkadang digunakan untuk mengobati limfoma sel mantel yang kembali setelah diobati atau berhenti merespons pengobatan.
Imunoterapi
Imunoterapi membantu memperkuat atau mengembalikan kemampuan sistem kekebalan tubuh untuk melawan kanker. Lenalidomide (Revlimid) adalah obat biologis yang dapat diberikan untuk limfoma sel mantel yang kembali setelah diobati atau berhenti merespon pengobatan.
Radioterapi
Terapi radiasi sinar eksternal kadang-kadang digunakan untuk mengobati limfoma sel mantel. Ini dapat diberikan ke daerah kelenjar getah bening yang terkena ketika penyakitnya masih awal atau untuk meredakan gejala (pengobatan paliatif).
Transplantasi sel induk
Transplantasi sel induk mungkin menjadi pilihan bagi beberapa orang yang berada dalam remisi pertama mereka. Ini juga dapat digunakan untuk mengobati limfoma sel mantel yang kembali setelah dirawat atau berhenti merespons pengobatan.
Orang dengan limfoma sel mantel yang tidak dapat menerima transplantasi sel induk, atau mereka yang kankernya kembali setelah transplantasi sel induk, dapat menerima terapi yang ditargetkan, terapi biologis, atau rejimen kemoterapi lainnya.
Faktor risiko untuk limfoma non-Hodgkin
Faktor risiko adalah sesuatu, seperti perilaku, zat, atau kondisi yang meningkatkan risiko Anda terkena kanker. Sebagian besar kanker disebabkan oleh banyak faktor risiko, tetapi terkadang limfoma non-Hodgkin (NHL) berkembang pada orang yang tidak memiliki salah satu faktor risiko yang dijelaskan di bawah ini.
Risiko NHL meningkat seiring bertambahnya usia. NHL lebih sering terjadi pada orang berusia 60 tahun ke atas. Secara umum, NHL lebih sering menyerang pria daripada wanita, tetapi jenis NHL tertentu lebih sering terjadi pada wanita.
Beberapa orang dengan kelainan genetik tertentu berisiko lebih tinggi dari rata-rata mengembangkan NHL. Diskusikan risiko Anda dengan dokter Anda. Jika Anda memiliki kelainan genetik yang meningkatkan risiko terkena NHL, Anda mungkin perlu lebih sering menemui dokter untuk memeriksa NHL. Dokter Anda akan memberi tahu Anda tes mana yang harus diambil dan seberapa sering.
Berikut ini adalah faktor risiko NHL. Sebagian besar faktor risiko tidak dapat diubah. Itu berarti Anda tidak dapat mengubahnya. Sampai kita tahu lebih banyak tentang faktor-faktor risiko ini, tidak ada cara khusus untuk mengurangi risiko Anda.
Faktor risiko biasanya diurutkan dari yang paling penting hingga yang paling tidak penting. Tetapi dalam kebanyakan kasus, tidak mungkin untuk menentukan peringkat mereka dengan kepastian yang mutlak.
Faktor risiko
- Sistem kekebalan tubuh melemah
- Gangguan autoimun
- Beberapa infeksi
- Pengobatan kanker sudah diberikan
- Paparan Lindane
- Riwayat keluarga NHL
- Implan payudara
Ada bukti yang meyakinkan bahwa faktor-faktor berikut meningkatkan risiko Anda untuk NHL.
Sistem kekebalan tubuh melemah
Seseorang dengan sistem kekebalan yang lemah lebih mungkin untuk mengembangkan NHL. Ketika Anda lahir, sistem kekebalan Anda mungkin sudah rusak, yang disebut defisiensi imun bawaan. Itu juga dapat rusak selama hidup Anda, yang dikenal sebagai defisiensi imun didapat. Waktu sistem kekebalan Anda rusak tidak mengubah risiko Anda untuk mengembangkan NHL.
Faktor-faktor berikut dapat melemahkan sistem kekebalan Anda.
Obat imunosupresif
Obat imunosupresif mempengaruhi sistem kekebalan tubuh sehingga tidak merespon seperti biasanya. Obat-obatan ini diberikan setelah transplantasi organ agar sistem kekebalan orang yang menerimanya tidak menyerang organ yang ditransplantasikan.
Seseorang yang menggunakan obat imunosupresif setelah transplantasi organ padat, seperti ginjal, jantung atau hati, lebih mungkin untuk mengembangkan NHL. Seseorang yang menggunakan obat ini untuk kondisi lain, seperti rheumatoid arthritis, lupus, atau penyakit radang usus, juga lebih mungkin mengembangkan NHL. Tetapi risikonya lebih rendah daripada orang yang menggunakan obat imunosupresif setelah transplantasi organ.
HIV dan AIDS
Seseorang yang memiliki HIV (Human Immunodeficiency Virus) atau AIDS (Acquired Immune Deficiency Syndrome) lebih mungkin untuk memiliki jenis NHL tertentu. Risiko ini berkurang karena obat dikembangkan untuk mengobati AIDS dan infeksi HIV.
Gangguan imunodefisiensi
Gangguan imunodefisiensi mempengaruhi kemampuan alami sistem kekebalan untuk mempertahankan diri terhadap infeksi. Orang dengan gangguan imunodefisiensi sering mengalami infeksi, yang bisa serius atau tidak biasa. Dia juga berisiko lebih besar untuk jenis kanker tertentu.
Anda dapat memiliki gangguan imunodefisiensi ketika Anda lahir. Jenis kelainan ini biasanya diturunkan, artinya diturunkan dari orang tua ke anak. Gangguan imunodefisiensi juga dapat dimulai dalam hidup Anda. Dikatakan diakuisisi. Ini dapat disebabkan oleh gangguan lain atau pengobatan yang menekan sistem kekebalan tubuh. Gangguan imunodefisiensi herediter sangat jarang, tetapi yang didapat sedikit lebih umum.
Bagaimana NHL berkembang tergantung pada gangguan spesifik dan bagian mana dari sistem kekebalan yang terpengaruh. Gangguan imunodefisiensi berikut meningkatkan risiko Anda terkena NHL:
ataksia telangiektasia (AT)
Sindrom Wiskott-Aldrich (SWA)
hipogamaglobulinemia ekspresi variabel (HGEV)
imunodefisiensi gabungan parah (SCID)
Sindrom limfoproliferatif terkait-X (XLP)
Gangguan autoimun
Gangguan autoimun terjadi ketika sistem kekebalan tubuh menyerang jaringan di dalam tubuh. Beberapa gangguan ini telah dikaitkan dengan peningkatan risiko NHL. Tetapi hanya sejumlah kecil kasus NHL yang terkait dengan gangguan autoimun.
Gangguan autoimun berikut terkait dengan NHL:
Sindrom Sjögren
artritis reumatoid
lupus eritematosus sistemik (SLE, atau lupus)
Penyakit celiac
Tiroiditis Hashimoto
Beberapa infeksi
Infeksi virus dan bakteri berikut dapat meningkatkan risiko Anda untuk NHL. Mereka dapat merusak limfosit atau terus-menerus merangsang sistem kekebalan tubuh sehingga tidak berfungsi dengan baik.
Virus Epstein-Barr (EBV) adalah jenis virus herpes yang menyebabkan mononukleosis menular, juga disebut penyakit mono atau berciuman. EBV terkait dengan limfoma Burkitt dan NHL yang mempengaruhi orang dengan sistem kekebalan yang lemah karena HIV atau AIDS atau obat imunosupresif. Virus ini dan limfoma Burkitt paling sering terjadi di Afrika.
Human T-lymphotropic virus tipe 1 (HTLV-1) meningkatkan risiko pengembangan limfoma sel T dewasa / leukemia. Ini paling sering terlihat di Jepang selatan dan Karibia.
Helicobacter pylori (H. pylori) adalah jenis bakteri yang menyebabkan sakit maag dan radang selaput perut yang disebut gastritis. Ini terkait dengan jenis limfoma yang mempengaruhi perut yang disebut limfoma dari jaringan limfoid yang terkait dengan selaput lendir, atau limfoma MALT.
Virus herpes manusia 8 (HHV-8) juga disebut virus herpes sarkoma Kaposi (HVSK). Ini terkait dengan limfoma serosa primer, limfoma rongga tubuh dan limfoma terkait AIDS.
Virus hepatitis C (HCV) adalah virus yang dapat menyebabkan peradangan hati yang disebut hepatitis. Infeksi HCV meningkatkan risiko limfoma sel B besar difus (DLBCL), limfoma zona marginal limpa (LZMS), dan limfoma limfoplasmasitik.
Campylobacter jejuni (C. jejuni) adalah jenis bakteri yang dapat menyebabkan infeksi saluran cerna (GI). Ini terkait dengan limfoma jaringan limfoid yang terkait dengan selaput lendir, atau limfoma MALT.
Pengobatan kanker sudah diberikan
Orang yang telah menerima kemoterapi, dengan atau tanpa terapi radiasi, untuk mengobati jenis kanker lain lebih mungkin mengembangkan NHL. Hal ini terutama berlaku bagi mereka yang telah dirawat karena limfoma Hodgkin. Tetapi manfaat mengobati kanker biasanya jauh lebih besar daripada risiko terkena kanker sekunder.
Risiko mengembangkan NHL lebih tinggi dalam 5 tahun pertama setelah pengobatan. Tetapi orang yang telah dirawat karena kanker memiliki risiko lebih besar terkena NHL selama sisa hidup mereka.
Paparan Lindane
Lindane adalah sejenis insektisida. Hal ini juga hadir dalam dosis yang sangat rendah dalam pengobatan kutu dan tungau kepala, tetapi hanya digunakan setelah pengobatan lain tidak efektif. Studi menunjukkan bahwa paparan lindane meningkatkan risiko NHL.
Riwayat keluarga NHL
Seseorang yang kerabat tingkat pertama (ayah, ibu, saudara laki-laki, saudara perempuan atau anak) telah didiagnosis dengan NHL lebih mungkin untuk memiliki penyakit tersebut.
Implan payudara
Wanita yang memiliki implan payudara (berbasis silikon atau saline) terkadang memiliki jenis NHL langka yang disebut limfoma sel besar anaplastik yang terkait dengan implan payudara (LAGC-AIM). Limfoma ini dimulai di jaringan parut yang terbentuk di sekitar implan. Penelitian terbaru menunjukkan bahwa risikonya lebih tinggi pada wanita yang implannya bertekstur daripada halus. Health Canada telah menangguhkan lisensi medis untuk merek implan payudara bertekstur.
Faktor risiko yang mungkin
Faktor-faktor berikut telah dikaitkan dengan NHL dalam beberapa cara, tetapi tidak ada cukup bukti untuk menunjukkan bahwa mereka adalah faktor risiko. Penelitian lebih lanjut diperlukan untuk memperjelas peran faktor-faktor ini dalam pengembangan NHL:
- paparan pestisida
- paparan trikloretilen
- paparan pekerjaan (petani, penata rambut dan tukang cukur, tukang las dan orang-orang yang bekerja di industri tertentu seperti karet, percetakan dan kehutanan)
- Infeksi virus hepatitis B (HBV)
- kegemukan
- paparan benzena
- mengambil penghambat faktor nekrosis tumor untuk penyakit autoimun
Mengurangi risiko limfoma non-Hodgkin
Anda dapat mengurangi risiko limfoma non-Hodgkin (NHL) dengan mengadopsi perilaku berikut.
Hindari paparan pestisida
Lindane adalah insektisida yang meningkatkan risiko NHL, dan pestisida lain juga dapat meningkatkan risiko Anda. Paparan pestisida yang berkepanjangan harus dihindari atau dikurangi. Hindari penggunaan pestisida untuk keperluan kosmetik. Jika Anda harus menggunakan pestisida, gunakan lebih sedikit. Ikuti persyaratan kesehatan dan keselamatan kerja provinsi Anda, seperti menghindari area yang terkena pestisida untuk jangka waktu tertentu. Ikuti petunjuk pada label produk tentang cara menggunakan pestisida dengan aman. Kenakan pakaian dan peralatan pelindung yang direkomendasikan, seperti sarung tangan atau masker, saat menggunakan pestisida.
Memiliki berat badan yang sehat
Beberapa penelitian menunjukkan bahwa obesitas dapat meningkatkan risiko NHL. Anda dapat mengurangi risiko Anda dengan mempertahankan berat badan yang sehat. Makan dengan baik dan aktif secara fisik dapat membantu Anda mempertahankan berat badan yang sehat.
Ikuti persyaratan keselamatan tempat kerja
Bekerja di industri tertentu, seperti pertanian, karet, kayu dan kehutanan, percetakan dan pengelasan, dapat meningkatkan risiko NHL Anda. Paparan pekerjaan tertentu, seperti trichloroethylene, pewarna rambut dan benzena, juga dapat meningkatkan risiko NHL. Ikuti standar keselamatan tempat kerja saat bekerja dengan bahan kimia berbahaya.
Cari tahu apakah risiko NHL Anda tinggi
Beberapa orang mungkin berisiko lebih tinggi dari rata-rata untuk mengembangkan NHL. Diskusikan risiko Anda dengan dokter Anda. Jika di atas rata-rata, Anda mungkin perlu lebih sering ke dokter untuk memeriksa NHL. Dokter Anda akan memberi tahu Anda tes mana yang harus diambil dan seberapa sering.
Diagnosis Limfoma Non Hodgkin
Proses diagnostik untuk limfoma non-Hodgkin (NHL) biasanya dimulai dengan kunjungan ke dokter keluarga Anda. Dokter Anda akan menanyakan gejala Anda dan melakukan pemeriksaan fisik. Berdasarkan informasi ini, dokter Anda mungkin merujuk Anda ke spesialis atau memesan tes untuk memeriksa keberadaan NHL atau masalah kesehatan lainnya.
Proses diagnostik bisa terasa lama dan melelahkan. Tidak apa-apa untuk khawatir, tetapi cobalah untuk mengingat yang lain, kondisi medis dapat menyebabkan gejala yang mirip dengan NHL. Penting bahwa tim kesehatan mengesampingkan kemungkinan penyebab lain dari kondisi tersebut sebelum membuat diagnosis NHL.
Tes berikut biasanya digunakan untuk menyingkirkan atau mendiagnosis NHL. Banyak tes yang dapat mendiagnosis kanker juga digunakan untuk menentukan stadiumnya, yaitu seberapa jauh penyakit telah berkembang. Dokter Anda mungkin juga memberi Anda tes lain untuk memeriksa kesehatan umum Anda dan membantu merencanakan perawatan Anda.
Riwayat kesehatan dan pemeriksaan fisik
Riwayat kesehatan Anda terdiri dari pemeriksaan gejala, faktor risiko, dan setiap peristiwa dan kondisi medis yang mungkin Anda alami di masa lalu. Saat Anda menuliskan riwayat kesehatan Anda, dokter Anda akan mengajukan pertanyaan tentang riwayat pribadi Anda:
- gejala yang menunjukkan NHL
- obat-obatan atau kondisi yang dapat melemahkan sistem kekebalan Anda
- obat imunosupresif setelah transplantasi organ
- HIV/AIDS
- gangguan imunodefisiensi
- gangguan autoimun
- infeksi baru-baru ini
- pengobatan kanker sudah diberikan
- paparan pestisida
Dokter Anda mungkin juga menanyakan apakah ada riwayat NHL dalam keluarga Anda.
Pemeriksaan fisik memungkinkan dokter Anda untuk mencari tanda-tanda NHL. Selama pemeriksaan fisik, dokter Anda mungkin:
- rasakan kelenjar getah bening di leher, ketiak dan selangkangan untuk melihat apakah mereka lebih besar dari biasanya (bengkak);
- rasakan perut Anda untuk melihat apakah limpa atau hati Anda lebih besar dari biasanya.
- mendengarkan paru-paru Anda;
- memeriksa tanda-tanda infeksi.
Biopsi
Selama biopsi, dokter mengeluarkan jaringan atau sel dari tubuh untuk dianalisis di laboratorium patologi. Laporan laboratorium mengkonfirmasi diagnosis dan jenis NHL.
Jenis biopsi yang dilakukan dokter Anda tergantung pada lokasi pembengkakan kelenjar getah bening. Ini dapat menghapus semua atau sebagian dari kelenjar getah bening di leher, ketiak atau selangkangan. Mereka juga dapat mengambil sampel dari kelenjar getah bening di dada atau perut. Computed tomography (CT) dapat digunakan sebagai panduan untuk biopsi kelenjar getah bening di area ini.
NHL dapat muncul di organ atau jaringan di luar kelenjar getah bening (situs ekstranodal), termasuk otak, payudara, kulit, lambung, hati, dan usus. Dokter mungkin mengambil biopsi untuk mengetahui apakah NHL atau jenis kanker lain mempengaruhi organ atau jaringan ini. Terkadang dokter akan melakukan biopsi pada organ atau jaringan tersebut untuk menentukan stadium NHL.
Biopsi bedah
Ada 2 jenis biopsi bedah.
Biopsi eksisi menghilangkan seluruh kelenjar getah bening atau massa, bersama dengan wilayah jaringan di sekitarnya.
Biopsi insisional mengambil sampel jaringan dari kelenjar getah bening atau bagian tubuh lainnya.
Biopsi bor
Dalam biopsi inti, jarum berlubang digunakan untuk mengambil sampel dari kelenjar getah bening atau bagian tubuh lainnya.
Tusukan sumsum tulang dan biopsi
Selama tusukan dan biopsi sumsum tulang, dokter mengeluarkan sel-sel dari sumsum tulang untuk dianalisis di laboratorium.
Seorang dokter mungkin menggunakan biopsi sumsum tulang dan tusukan untuk mendiagnosis NHL, tetapi sebagian besar digunakan untuk menentukan stadium karena dapat menyebar ke sumsum tulang. Laporan laboratorium mengkonfirmasi apakah ada sel limfoma atau tidak dalam sampel.
Pungsi lumbal
Pungsi lumbal, atau rachicentesis, digunakan untuk mengeluarkan sejumlah kecil cairan serebrospinal (CSF) dari ruang di sekitar tulang belakang yang akan diperiksa di bawah mikroskop. Sampel CSF akan menunjukkan apakah NHL hadir di otak dan sumsum tulang belakang (yang bersama-sama membentuk sistem saraf pusat, atau SSP). Ini digunakan untuk:
membantu mendiagnosis limfoma SSP primer;
cari tahu apakah NHL yang dimulai di tempat lain di tubuh telah menyebar ke CSF atau otak.
Studi Sel dan Jaringan
Sitogenetika adalah analisis kromosom sel, termasuk jumlah, ukuran, bentuk, dan susunannya. Teknik sitogenetik mengungkapkan kelainan kromosom, yang membantu dokter memastikan diagnosis dan menetapkan jenis NHL. Hasil studi sitogenetik juga membantu dokter merencanakan pengobatan dan memprediksi seberapa baik kerjanya.
Kelainan kromosom yang signifikan dapat dideteksi dengan melihat sel di bawah mikroskop. Tetapi sebagian besar perubahan DNA memerlukan analisis yang lebih cermat menggunakan teknik molekuler lainnya.
Hibridisasi fluoresensi in situ (FISH: Fluorescence in situ hybridization)
Fluoresensi in situ hibridisasi (FISH) adalah tes genetik molekuler yang mengidentifikasi kelainan kromosom dan perubahan genetik lainnya dalam sel limfoma. Probe DNA khusus yang diberi label dengan pewarna fluoresen digunakan. IKAN digunakan untuk mendiagnosis kelainan genetik pada berbagai jenis NHL, yang dapat membantu dokter merencanakan pengobatan.
Reaksi berantai polimerase (PCR: Polymerase chain reaction)
Reaksi berantai polimerase (PCR) digunakan untuk membuat banyak salinan dari segmen gen tertentu untuk pengujian di laboratorium. Dokter menggunakan PCA untuk menemukan perubahan gen dan perubahan tertentu pada kromosom yang terlalu kecil untuk dilihat di bawah mikroskop. Ini dapat membantu mereka mendiagnosis jenis NHL tertentu dan membuat prognosis untuk itu.
Imunofenotipe
Immunophenotyping adalah studi tentang protein yang diekspresikan oleh sel. Ini digunakan untuk menentukan jenis NHL.
Immunophenotyping didasarkan pada reaksi antigen-antibodi yang sangat spesifik untuk mengidentifikasi protein dalam jaringan atau sel. Antibodi monoklonal yang diberi label dengan zat fluoresen atau enzim spesifik yang hanya mengikat antigen (protein) tertentu digunakan. Penanda fluoresen dan enzim penanda memungkinkan dokter untuk mengamati sel limfoma.
2 metode berikut adalah yang paling banyak digunakan dalam imunofenotipe.
Dalam imunohistokimia, mikroskop digunakan untuk mengamati penanda fluoresen. Hal ini juga memungkinkan dokter untuk memeriksa sel dan sekitarnya.
Flow cytometry memungkinkan dokter untuk menyortir dan mengklasifikasikan sel menggunakan penanda fluoresen di permukaannya. Dokter dapat melihat banyak antibodi sekaligus. Sel-sel terkena laser yang menyebabkan mereka memancarkan cahaya yang diukur dan dianalisis oleh komputer. Flow cytometry dapat dengan cepat mengumpulkan data dari ribuan sel yang ada dalam satu sampel.
Flow cytometry membantu dokter menentukan karakteristik unik sel limfoma. Karakteristik ini dapat membantu dokter membuat prognosis dan mengukur respons terhadap pengobatan berdasarkan penyakit residual minimal (MRD). MRM mengacu pada keberadaan sel limfoma di sumsum tulang yang tidak dapat ditemukan dengan tes laboratorium standar.
Hitung darah lengkap
Hitung darah lengkap (CBC: Complete blood count) digunakan untuk menilai kuantitas dan kualitas sel darah putih, sel darah merah dan trombosit. Ini digunakan untuk:
- membantu menyingkirkan infeksi;
- menilai seberapa baik organ yang membuat darah, seperti sumsum tulang dan limpa, bekerja
- cari tahu apakah sel limfoma telah menyebar ke darah
mendapatkan nilai referensi yang dengannya kita dapat membandingkan hasil CBC berikutnya yang dilakukan selama dan setelah perawatan.
Analisis biokimia darah
Tes kimia darah mengukur tingkat bahan kimia dalam darah. Itu memungkinkan untuk mengevaluasi kualitas fungsi organ tertentu dan juga untuk mendeteksi anomali. Tes kimia darah membantu menentukan stadium NHL dan mencakup hal-hal berikut.
Tingkat laktat dehidrogenase (LDH) yang lebih tinggi dari normal dapat berarti bahwa NHL telah menyebar ke hati. Tingkat LDH seringkali lebih tinggi pada orang dengan tipe NHL agresif – yaitu, berubah dengan cepat.
Tingkat alanine aminotransferase (ALT) dan aspartate transaminase (AST) yang lebih tinggi dari normal dapat berarti bahwa NHL telah menyebar ke hati.
Tingkat alkaline phosphatase yang lebih tinggi dari normal dapat berarti bahwa NHL telah menyebar ke tulang atau ke hati.
Tes darah lainnya
Anda mungkin dites untuk HIV, virus hepatitis B (HBV) dan virus hepatitis C (HCV) jika Anda didiagnosis dengan jenis NHL tertentu atau apakah perawatan tertentu dapat diberikan kepada Anda. Infeksi virus ini dapat memengaruhi perawatan Anda.
Radiografi paru
Dalam x-ray, radiasi dosis rendah digunakan untuk menghasilkan gambar struktur tubuh pada film. Rontgen dada digunakan untuk mengetahui apakah kelenjar getah bening di dada bengkak dan apakah NHL telah menyebar ke paru-paru.
Computed tomography (CT scan)
Dalam CT scan, mesin x-ray khusus digunakan untuk menghasilkan gambar 3 dimensi dan penampang organ tubuh, jaringan, tulang, dan pembuluh darah. Komputer merakit foto menjadi gambar detail.
CT digunakan untuk:
- menilai pembengkakan kelenjar getah bening;
- memeriksa organ di dada, perut, panggul, dan area tubuh lainnya;
- memantau respons terhadap pengobatan sebagai bagian dari tindak lanjut.
Pencitraan resonansi magnetik (MRI)
Dalam MRI, gaya magnet yang kuat dan gelombang radio digunakan untuk menghasilkan gambar penampang organ tubuh, jaringan, tulang, dan pembuluh darah. Komputer merakit gambar menjadi snapshot 3 dimensi.
Pemindaian MRI digunakan untuk memeriksa apakah NHL telah menyebar ke otak atau sumsum tulang belakang. Dokter juga menggunakan MRI untuk menyingkirkan atau mendiagnosis limfoma SSP primer.
USG
Dalam USG, gelombang suara frekuensi tinggi digunakan untuk menghasilkan gambar struktur tubuh. Dia mengizinkan:
- periksa limpa atau hati untuk pembengkakan atau cari tanda-tanda
- NHL di organ-organ ini
- untuk memeriksa apakah testis dipengaruhi oleh NHL;
dokter untuk mengambil jaringan untuk biopsi.
Pemindai tulang
Dalam pemindaian tulang, bahan radioaktif yang menempel pada tulang (radiofarmasi) dan komputer digunakan untuk membuat gambar tulang. Pemindaian tulang digunakan untuk mengetahui apakah NHL telah menyebar ke tulang ketika seseorang mengalami nyeri tulang atau ketika tingkat alkaline phosphatase darah lebih tinggi dari biasanya.
Tomografi Emisi Positron (PET scan)
Pemindaian positron emission tomography (PET) menggunakan bahan radioaktif yang disebut radiofarmasi untuk mendeteksi perubahan aktivitas metabolisme jaringan tubuh. Komputer menganalisis pola distribusi radioaktivitas dan menghasilkan gambar berwarna 3 dimensi dari wilayah yang diperiksa.
Dokter masih berusaha mencari cara terbaik untuk menggunakan PET untuk membantu mendiagnosis dan menentukan stadium NHL. PET dapat digunakan untuk:
- mengidentifikasi daerah yang terkena NHL;
- membantu memantau respons terhadap pengobatan dan menemukan kekambuhan.
Klasifikasi histologis limfoma non-Hodgkin (grading)
Mengetahui tingkatnya memberi tim layanan kesehatan Anda gambaran tentang seberapa cepat limfoma non-Hodgkin (NHL) dapat berkembang dan seberapa besar kemungkinan penyebarannya. Ini membantunya merencanakan perawatan Anda.
Ujuran atau grade juga dapat membantu tim perawatan kesehatan memprediksi bagaimana Anda mungkin menanggapi pengobatan.
Untuk menentukan tingkat NHL, ahli patologi memeriksa sampel yang diambil dari kelenjar getah bening atau jaringan lain di bawah mikroskop. Tingkat ditentukan oleh penampilan dan perilaku sel kanker dibandingkan dengan sel normal. Kata diferensiasi digunakan untuk merujuk pada perbedaan sel kanker.
Berbagai jenis dan subtipe NHL biasanya digambarkan sebagai indolen (tingkat rendah, atau berkembang lambat) atau agresif (tingkat tinggi, atau berkembang pesat). Beberapa subtipe NHL tidak dapat dengan mudah diklasifikasikan karena memiliki karakteristik NHL indolen dan NHL agresif.
NHL kelas rendah, atau lamban
Sel kanker tingkat rendah, atau lamban, berdiferensiasi baik. Mereka terlihat dan berperilaku sangat mirip dengan sel normal.
Jenis NHL tingkat rendah cenderung tumbuh lambat dan biasanya menyebabkan sedikit gejala saat berkembang. Oleh karena itu, jenis NHL tingkat rendah sering sudah menyebar ke bagian lain dari tubuh saat didiagnosis. Biasanya, mereka menyebar ke sumsum tulang dan limpa.
Jenis NHL tingkat rendah tertentu dapat berkembang menjadi jenis NHL tingkat tinggi yang memerlukan perawatan lebih agresif.
NHL kelas tinggi, atau agresif
Sel kanker tingkat tinggi, atau agresif, berdiferensiasi buruk atau tidak berdiferensiasi. Penampilan dan perilaku mereka kurang normal, atau lebih abnormal.
Jenis NHL bermutu tinggi tumbuh dengan cepat. Mereka cenderung menyebar ke kelenjar getah bening atau organ lain di berbagai bagian tubuh. Jenis NHL tingkat tinggi biasanya menimbulkan gejala dan harus segera diobati.
Stadium / tahapan limfoma non-Hodgkin
Pementasan menggambarkan ukuran limfoma dalam tubuh dan lokasinya pada saat diagnosis awal. Ini sering disebut sebagai luasnya limfoma. Informasi dari tes digunakan untuk mengetahui seberapa besar tumor, apakah limfoma telah menyebar dari tempat asalnya dan dari mana penyebarannya. Tim perawatan kesehatan Anda menggunakan panggung untuk merencanakan perawatan Anda dan memprediksi hasilnya (prognosis Anda).
Sistem pementasan yang paling sering digunakan untuk limfoma non-Hodgkin (NHL) adalah sistem pementasan Ann Arbor dan Lugano. Sistemnya serupa, dan yang ada di Lugano didasarkan pada sistem Ann Arbor. Kedua sistem ini memiliki 4 tahap. Untuk tahap 1 sampai 4, angka Romawi I, II, III dan IV sering digunakan. Tetapi untuk memperjelas teks, kita akan menggunakan angka Arab 1, 2, 3 dan 4. Secara umum, semakin tinggi angka stadium, semakin banyak limfoma yang menyebar. Bicaralah dengan dokter Anda jika Anda memiliki pertanyaan tentang pementasan.
Dokter menentukan stadium NHL setelah memeriksa:
jumlah kelompok kelenjar getah bening yang terkena limfoma;
kelenjar getah bening mana yang terpengaruh oleh limfoma dan apakah mereka berada di satu atau kedua sisi diafragma;
jika limfoma hadir di organ atau jaringan selain kelenjar getah bening;
jika limfoma telah menyebar ke area tubuh yang sama atau lebih jauh.
Kategori A, B, E, S dan X
Anda juga dapat membagi NHL ke dalam kategori, dan Anda dapat menambahkan huruf berikut ke nomor stadion.
A – Anda tidak demam, tidak banyak berkeringat, dan berat badan tidak turun.
B – Anda mengalami demam, yang penyebabnya tidak diketahui dan tidak kunjung hilang, Anda berkeringat banyak di malam hari dan berat badan Anda turun tanpa alasan.
E – Limfoma ditemukan di jaringan tetangga, di luar kelenjar getah bening (kursi ekstranodal).
S – Limfoma telah menyebar ke limpa.
X – Limfoma menempati area yang luas (penyakit yang banyak).
Tahap 1
Limfoma ditemukan pada 1 kelompok kelenjar getah bening.
Tahap 1E
Limfoma hanya ditemukan di 1 area di luar kelenjar getah bening.
Tahap 2
Limfoma ditemukan setidaknya pada 2 kelompok kelenjar getah bening. Kelenjar getah bening yang terkena limfoma semuanya terletak di atas atau di bawah diafragma.
Tahap 2E
Limfoma ditemukan di kelenjar getah bening yang semuanya terletak di atas atau di bawah diafragma. Limfoma juga telah menyebar ke jaringan di dekat kelenjar getah bening.
Tahap 3
Limfoma ditemukan di kelenjar getah bening di atas dan di bawah diafragma.
Tahap 3S
Limfoma ditemukan di limpa dan kelenjar getah bening di atas diafragma.
Tahap 4
Limfoma bersifat umum: Hal ini terlihat di beberapa area tubuh seperti paru-paru, hati, tulang, sumsum tulang atau cairan serebrospinal (CSF). Biasanya juga terlihat di kelenjar getah bening.
pengulangan NHL
Kekambuhan NHL berarti bahwa limfoma kembali setelah perawatan. Jika muncul kembali di tempat pertama kali dimulai, itu disebut pengulangan lokal. Tapi itu bisa muncul kembali di bagian lain dari tubuh.
Ketika NHL kembali, biasanya ia melakukannya dalam bentuk yang dimulainya. Ini berarti bahwa NHL tingkat rendah (indolen) biasanya muncul kembali sebagai limfoma tingkat rendah. Tetapi terkadang jenis NHL tingkat rendah akan kembali sebagai NHL tingkat tinggi (agresif).
NHL tahan api
NHL refrakter bila tidak merespon pengobatan. Ini juga disebut penyakit progresif.
Penyebaran limfoma non-Hodgkin
Memahami bagaimana jenis kanker biasanya tumbuh dan menyebar membantu tim perawatan kesehatan Anda merencanakan perawatan dan perawatan Anda di masa depan. Limfoma Non-Hodgkin (NHL) dapat menyebar melalui sistem limfatik, dan kadang-kadang melalui aliran darah, ke hampir semua jaringan atau organ dalam tubuh.
NHL biasanya dimulai di area kelenjar getah bening. Ketika menyebar ke organ atau jaringan di luar kelenjar getah bening, itu disebut penyebaran ekstranodal.
JIKA NHL menyebar, ia dapat melakukannya dalam struktur berikut:
- kelenjar getah bening lain di dekat tempat asalnya atau di bagian tubuh lainnya
- sumsum tulang
- hati
- perut
- usus halus
- usus besar
- paru-paru atau pleura
- testis
- otak atau sumsum tulang belakang (yang bersama-sama membentuk sistem saraf pusat, atau SSP)
- kulit
- mata
- sinus
Jenis NHL indolent (tingkat rendah) seringkali sudah menyebar ke berbagai bagian tubuh saat didiagnosis. Sel limfoma dapat ditemukan di banyak kelenjar getah bening, sumsum tulang atau limpa.
Jenis NHL agresif (tingkat tinggi) biasanya belum menyebar ke luar daerah kelenjar getah bening atau organ asalnya saat didiagnosis.
NHL diproses
Beberapa jenis NHL indolen dapat berkembang menjadi jenis NHL yang lebih agresif, biasanya limfoma sel B besar difus (DLBCL). Jenis NHL indolen yang dapat berubah termasuk yang berikut:
- limfoma folikel
- leukemia limfositik kronis dan limfoma limfosit kecil
- limfoma zona marginal
Prognosis dan kelangsungan hidup untuk limfoma non-Hodgkin
Jika Anda menderita limfoma non-Hodgkin (NHL), Anda mungkin bertanya-tanya tentang prognosis Anda. Prognosis adalah tindakan terbaik yang dilakukan dokter untuk menilai bagaimana kanker akan mempengaruhi seseorang dan bagaimana mereka akan menanggapi pengobatan. Prognosis dan kelangsungan hidup tergantung pada banyak faktor. Hanya dokter yang mengetahui riwayat kesehatan Anda, jenis kanker yang Anda derita, stadium dan karakteristik penyakit, perawatan yang dipilih, dan respons terhadap pengobatan yang dapat meninjau semua data ini bersama dengan statistik kelangsungan hidup. datang ke prognosis.
Faktor prognostik adalah aspek kanker atau karakteristik orang yang diperhitungkan dokter saat membuat prognosis. Faktor prediktor mempengaruhi bagaimana kanker merespon pengobatan tertentu. Faktor prognostik dan prediktor sering dibahas bersama dan keduanya berperan dalam memilih rencana perawatan dan menetapkan prognosis.
Revisi indeks prognostik internasional
The Revised International Prognostic Index (RIPI) adalah versi terbaru dari International Prognostic Index (IPI) yang telah dikembangkan untuk membantu menentukan hasil akhir dari orang-orang dengan tipe NHL agresif (berkembang pesat).
RIPI didasarkan pada perawatan dengan obat-obatan baru termasuk rituximab (Rituxan). Ini membantu dokter menetapkan kategori risiko kepada orang-orang dengan kondisi tersebut berdasarkan jumlah faktor prognostik buruk yang mereka miliki. RIPI menggunakan faktor yang sama dengan IPI dan membagi orang menjadi 3 kategori risiko.
Usia
Orang di bawah usia 60 cenderung memiliki prognosis yang lebih baik daripada mereka yang berusia di atas 60 tahun.
Stadium
Semakin rendah stadium NHL, semakin baik prognosisnya. Tahap 1 atau 2 NHL memiliki prognosis yang lebih baik daripada tahap 3 atau 4 NHL.
Tingkat laktikodehidrogenase (LDH)
Seseorang dengan kadar LDH normal dalam darahnya cenderung memiliki prognosis yang lebih baik daripada orang dengan kadar LDH tinggi. Tingkat LDH yang lebih tinggi dari normal biasanya berarti kanker lebih lanjut. Tingkat LDH seringkali lebih tinggi pada orang dengan tipe NHL yang berubah dengan cepat.
Penyebaran ekstranodal
Ketika NHL menyebar ke organ atau jaringan di luar kelenjar getah bening, itu disebut penyebaran ekstranodal. NHL yang hanya ditemukan di kelenjar getah bening lebih mungkin untuk diobati secara efektif dan memiliki prognosis yang lebih baik daripada NHL yang telah menyebar di luar kelenjar getah bening.
Indeks fungsional
Indeks Fungsional adalah ukuran kemampuan seseorang untuk melakukan tugas-tugas rutin serta kegiatan sehari-hari mereka. Secara umum, semakin aktif seseorang dan semakin mampu melakukan aktivitas sehari-hari, semakin baik Indeks Fungsional. Orang dengan indeks fungsional yang baik, yaitu mereka yang dapat berfungsi hampir secara normal, biasanya memiliki prognosis yang lebih baik daripada mereka yang memiliki indeks fungsional rendah, yaitu mereka yang membutuhkan bantuan dalam aktivitasnya. sehari-hari atau yang harus menghabiskan banyak waktu di tempat tidur.
Kategori Risiko RIPI (The Revised International Prognostic Index)
Dokter menetapkan skor prognostik berdasarkan RIPI. Satu poin dialokasikan untuk setiap faktor prognostik yang tidak menguntungkan. Semakin rendah jumlah faktor prognostik yang merugikan, semakin baik prognosisnya.
Prognosis yang sangat baik tidak terkait dengan faktor prognostik yang tidak menguntungkan.
Prognosis yang baik terkait dengan 1 atau 2 faktor prognostik yang tidak menguntungkan.
Prognosis yang buruk terkait dengan 3 atau lebih faktor prognostik yang tidak menguntungkan.
Dokter menggunakan RIPI (The Revised International Prognostic Index) untuk mengidentifikasi kasus NHL yang kemungkinan besar akan merespon pengobatan dengan baik dan kasus yang kemungkinan akan kembali (kembali) setelah pengobatan.
Faktor prognostik lainnya
Dokter juga mempertimbangkan faktor-faktor berikut saat menilai prognosis untuk NHL.
Jenis NHL
Orang dengan limfoma sel B sering memiliki prognosis yang lebih baik dibandingkan dengan limfoma sel T. Dari 2 jenis limfoma sel B yang paling umum, limfoma folikular umumnya memiliki prognosis yang lebih baik daripada limfoma sel B besar difus (DLBCL).
Limfoma sel besar anaplastik dan limfoma T kulit merupakan 2 subtipe limfoma sel T yang memiliki prognosis yang cukup baik.
Volume tumor
Semakin kecil tumor, semakin baik prognosisnya. Tumor kecil cenderung merespon lebih baik terhadap pengobatan. Tumor besar sering memiliki prognosis yang kurang menguntungkan. Tumor yang sangat besar (10 cm atau lebih) dapat disebut tumor besar.
Gejala B
Gejala B termasuk demam yang tidak dapat dijelaskan, keringat malam yang banyak, dan penurunan berat badan yang tidak dapat dijelaskan. Jika ada gejala B, prognosisnya kurang baik.
Kadar hemoglobin
Seseorang dengan kadar hemoglobin normal memiliki prognosis yang lebih baik daripada orang dengan kadar hemoglobin rendah.
Perawatan untuk limfoma non-Hodgkin
Jika Anda menderita limfoma non-Hodgkin (NHL), tim layanan kesehatan Anda akan membuat rencana perawatan hanya untuk Anda. Ini akan didasarkan pada kebutuhan Anda dan informasi kanker spesifik. Ketika tim perawatan kesehatan Anda memutuskan perawatan apa yang akan ditawarkan kepada Anda untuk NHL, mereka mempertimbangkan hal berikut:
- jenis NHL
- stadium kanker
- tingkat kanker – indolen (tingkat rendah, atau tumbuh lambat) atau agresif (tingkat tinggi, atau tumbuh cepat) NHL
- faktor prognostik Anda
- umur Anda
- kesehatan Anda secara keseluruhan
- pemberian pengobatan sebelumnya untuk NHL
- Anda mungkin ditawari kombinasi perawatan berikut untuk NHL.
Kemoterapi
Obat kemoterapi yang digunakan tergantung pada jenis NHL dan stadiumnya. Anda mungkin diberikan satu atau kombinasi obat kemoterapi. Kemoterapi dosis tinggi digunakan dalam persiapan untuk transplantasi sel induk.
Imunoterapi
Imunoterapi dapat diberikan sendiri atau dalam kombinasi dengan kemoterapi untuk mengobati jenis NHL tertentu.
Perawatan yang ditargetkan
Obat yang ditargetkan dapat diberikan hanya atau dikombinasikan dengan kemoterapi untuk mengobati jenis NHL tertentu. Beberapa obat yang ditargetkan memberikan radiasi langsung ke sel limfoma. Perawatan ini disebut radioimunoterapi.
Radioterapi
Terapi radiasi sinar eksternal hanya dapat digunakan sebagai pengobatan utama untuk jenis NHL tahap awal tertentu yang belum menyebar ke berbagai bagian tubuh. Ini juga dapat dikombinasikan dengan kemoterapi untuk mengobati NHL agresif atau lebih lanjut.
Kadang-kadang terapi radiasi sinar eksternal seluruh tubuh (radiasi tubuh total) diberikan sebagai persiapan untuk transplantasi sel induk. Itu juga dapat diberikan ke otak (biasa disebut otak) untuk menghentikan NHL menyebar ke sistem saraf pusat (SSP) atau untuk mengobati NHL di SSP.
Dokter mungkin menggunakan terapi radiasi untuk mengurangi ukuran tumor atau lebih besar dari kelenjar getah bening normal yang memberi tekanan pada saraf, menyebabkan rasa sakit. Pemberian terapi radiasi pada area tersebut dapat membantu mengurangi ukuran tumor yang besar dan menghilangkan rasa sakit.
Pengamatan yang waspada
Pengamatan waspada juga disebut pengawasan aktif. Ini mungkin menjadi pilihan untuk beberapa jenis NHL malas yang belum menyebabkan gejala. Tim perawatan kesehatan mengamati dengan cermat tanda-tanda yang menunjukkan bahwa NHL sedang berkembang. Dia memulai pengobatan jika penyakitnya berkembang dan menimbulkan gejala.
Pembedahan / operasi
Pembedahan sebagian besar digunakan untuk mengangkat sebagian atau seluruh kelenjar getah bening untuk mendiagnosis NHL. Terkadang operasi dilakukan untuk mengangkat limpa (splenektomi). Dalam beberapa kasus, pembedahan dapat digunakan untuk mengangkat seluruh tumor jika belum menyerang jaringan atau organ di dekatnya.
Transplantasi sel induk
Transplantasi sel punca dapat digunakan untuk mengobati beberapa orang yang berisiko tinggi mengalami kekambuhan dan yang sedang dalam remisi. Transplantasi sel induk juga dapat dilakukan untuk mengobati NHL yang kembali (kembali) setelah dirawat atau yang tidak lagi merespons pengobatan.
Pemantauan
Tindak lanjut setelah perawatan adalah bagian penting dari merawat orang dengan kanker. Anda perlu melakukan kunjungan tindak lanjut secara teratur. Mereka biasanya dijadwalkan setiap dua bulan untuk tahun pertama atau lebih, kemudian secara bertahap Anda akan semakin jarang mengunjungi dokter. Kunjungan ini memungkinkan tim perawatan kesehatan untuk memantau kemajuan Anda dan mengetahui bagaimana Anda pulih dari pengobatan.
Tes klinis
Beberapa uji klinis untuk NHL tersedia di beberapa negara dan menerima peserta. Uji klinis bertujuan untuk menemukan metode pencegahan, deteksi, dan pengobatan kanker yang baru dan lebih baik.
Tindak lanjut setelah perawatan untuk limfoma non-Hodgkin
Tindak lanjut setelah perawatan untuk limfoma non-Hodgkin (NHL) adalah bagian penting dari perawatan orang dengan penyakit ini. Spesialis kanker (ahli onkologi) dan dokter keluarga Anda sering berbagi tanggung jawab ini. Tim kesehatan Anda akan berbicara dengan Anda untuk memutuskan tindak lanjut mana yang memenuhi kebutuhan Anda.
Jangan menunggu sampai janji temu Anda berikutnya untuk melaporkan gejala baru dan gejala apa pun yang tidak hilang. Beri tahu tim kesehatan Anda jika Anda memiliki gejala berikut:
- benjolan atau pembengkakan baru
- demam yang menetap
- keringat malam
- penurunan berat badan yang terjadi tanpa alasan
Perencanaan kunjungan tindak lanjut
Kunjungan tindak lanjut untuk NHL biasanya dijadwalkan secara teratur setiap 2 bulan, setidaknya untuk tahun pertama setelah perawatan, dan kemudian secara bertahap lebih jarang.
Pada limfoma yang berkembang pesat (agresif), kunjungan tindak lanjut cukup sering selama 3 tahun pertama setelah pengobatan dan lebih jarang.
Ada sangat sedikit kekambuhan 5 tahun setelah pengobatan untuk limfoma agresif, jadi kunjungan rutin mungkin tidak berlanjut setelah waktu ini.
Pada limfoma dengan onset lambat (indolen), kunjungan tindak lanjut yang teratur biasanya berlanjut sepanjang hidup orang tersebut.
Kemajuan kunjungan tindak lanjut
Selama kunjungan tindak lanjut, tim layanan kesehatan Anda biasanya akan mengajukan pertanyaan tentang efek samping pengobatan dan seberapa baik Anda mengatasinya. Anda juga mungkin ditanya apakah Anda mengalami gejala baru dan apakah vaksin Anda mutakhir.
Dokter Anda mungkin melakukan pemeriksaan fisik, termasuk:
- ambil tanda-tanda vital Anda untuk melihat apakah ada demam, sesak napas atau detak jantung yang cepat
- periksa dengan palpasi apakah kelenjar getah bening di leher, ketiak, dan selangkangan Anda bengkak;
- rasakan perut Anda untuk melihat apakah ada organ yang bengkak;
- periksa tulang Anda untuk melihat apakah mereka lunak atau sakit.
Pemeriksaan sering diperintahkan sebagai bagian dari tindak lanjut. Kami dapat meminta ini:
- hitung darah lengkap (CBC) untuk memeriksa jumlah sel darah abnormal
- tes kimia darah untuk menilai seberapa baik organ tertentu bekerja
tes pencitraan, seperti rontgen dada, computed tomography (CT), magnetic resonance imaging (MRI), atau - USG, untuk mendapatkan informasi yang berguna tentang limpa, hati, atau kelenjar getah bening
- tusukan sumsum tulang dan biopsi untuk evaluasi lebih lanjut setelah mendapatkan hasil tes darah atau jika gejala baru muncul
- Jika ada kekambuhan saat tindak lanjut, tim layanan kesehatan Anda akan menilai Anda untuk menentukan pilihan pengobatan terbaik.
Perawatan suportif untuk limfoma non-Hodgkin
Berikut perawatan suportif yang memungkinkan:
- Harga diri dan citra tubuh
- Lelah
- Infeksi
- Gangguan kesuburan
- Gangguan jantung
- Gangguan kelenjar tiroid
- Gangguan paru-paru
- Kanker sekunder
Kesehatan emosional
Perawatan suportif memberdayakan orang untuk mengatasi hambatan fisik, praktis, emosional dan spiritual limfoma non-Hodgkin (NHL). Ini adalah komponen penting dari perawatan orang dengan penyakit ini. Ada banyak program dan layanan yang membantu memenuhi kebutuhan dan meningkatkan kualitas hidup orang-orang ini dan orang yang mereka cintai, terutama setelah perawatan selesai.
Pulih dari NHL dan membiasakan diri setelah perawatan berbeda untuk setiap orang. Pemulihan tergantung pada stadium dan derajat penyakit, jenis pengobatan yang diberikan, dan banyak faktor lainnya. Akhir dari pengobatan kanker dapat menyebabkan emosi yang campur aduk. Bahkan jika pengobatan selesai, mungkin ada masalah lain yang perlu ditangani, seperti mengatasi efek samping jangka panjang.
Seseorang yang telah dirawat karena NHL mungkin khawatir tentang hal-hal berikut.
Harga diri dan citra tubuh
Harga diri adalah bagaimana perasaan Anda tentang diri sendiri atau bagaimana Anda melihat diri sendiri. Citra tubuh adalah bagaimana kita memandang tubuh kita sendiri. NHL dan perawatannya dapat mempengaruhi harga diri dan citra tubuh. Hal ini seringkali karena kanker atau pengobatan kanker menyebabkan perubahan pada tubuh seperti berikut ini:
- rambut rontok
- perubahan kulit
- perubahan berat badan
Beberapa dari perubahan ini mungkin bersifat sementara. Yang lain akan bertahan lama dan beberapa akan permanen.
Lelah
Kelelahan adalah gejala rendahnya jumlah sel darah merah (anemia). Jumlah sel darah merah mungkin rendah ketika sumsum tulang dipengaruhi oleh NHL atau perawatannya. Kelelahan juga bisa menjadi gejala masalah lain yang mungkin dialami oleh penderita NHL, termasuk malnutrisi, gangguan tidur, kecemasan, dan depresi.
Setelah penyebab kelelahan diketahui, tim kesehatan Anda dapat menyarankan cara untuk mengatasinya:
- pil zat besi jika kadar zat besi Anda rendah
- transfusi darah untuk anemia
- suplemen nutrisi
- obat tidur
- antidepresan
Infeksi
Infeksi dapat terjadi jika jumlah sel darah putih Anda rendah (neutropenia). Jumlah sel darah putih mungkin rendah ketika NHL atau perawatannya mempengaruhi sumsum tulang.
Mencegah infeksi penting bagi orang dengan NHL. Mempraktikkan kebersihan yang baik, melindungi kulit Anda, dan menjaga kesehatan secara keseluruhan adalah beberapa cara Anda dapat membantu mencegah infeksi. Penting juga untuk selalu memperbarui vaksin Anda untuk membantu mencegah infeksi tertentu.
Tim kesehatan Anda dapat memberi Anda obat untuk mencegah infeksi jika jumlah sel darah putih Anda rendah. Anda juga akan diberikan obat-obatan untuk mengobati infeksi seperti antibiotik, antivirus, dan antijamur.
Gangguan kesuburan
Beberapa perawatan untuk NHL dapat menyebabkan masalah kesuburan pada pria dan wanita. Masalah-masalah ini dapat mencakup infertilitas, yaitu ketidakmampuan untuk mengandung anak. Timbulnya infertilitas tergantung pada jenis perawatan dan area tubuh yang dirawat. Kombinasi obat kemoterapi dan terapi radiasi pada panggul dan sekitarnya dapat menyebabkan masalah kesuburan.
Wanita yang dirawat karena NHL yang secara alami mendekati menopause adalah yang paling mungkin menjadi tidak subur karena pengobatan dapat menyebabkan menopause dini. Wanita yang lebih muda yang dirawat karena NHL mungkin mengalami gejala menopause dan menjadi tidak subur untuk sementara. Mereka memiliki kesempatan yang lebih baik daripada wanita yang lebih tua untuk menjadi subur kembali.
Beberapa perawatan dapat membuat pria mandul sementara atau permanen jika mengurangi atau mengganggu produksi sperma di testis.
Diskusikan kesuburan Anda dengan tim kesehatan Anda sebelum perawatan dimulai.
Gangguan jantung
Terapi radiasi pada dada dan obat kemoterapi tertentu dapat menyebabkan kerusakan pada jantung. Kondisi jantung yang dapat terjadi antara lain sebagai berikut:
peradangan pada kantong pelindung jantung di sekitarnya (perikarditis)
penyempitan atau penyumbatan pembuluh darah di jantung (penyakit arteri koroner)
jaringan parut atau melemahnya otot jantung (kardiomiopati)
akumulasi cairan di kantung di sekitar jantung (efusi perikardial)
Otot jantung yang melemah (gagal jantung kongestif) atau detak jantung yang tidak teratur dapat menyebabkan sesak napas dan pembengkakan pada tangan atau kaki.
Tim kesehatan Anda akan mengambil langkah-langkah untuk mencegah, menemukan, dan mengobati masalah jantung ini.
Gangguan kelenjar tiroid
Orang yang menerima terapi radiasi ke leher sebagai pengobatan untuk NHL lebih mungkin untuk mengembangkan hipotiroidisme di kemudian hari. Hipotiroidisme adalah produksi hormon tiroid yang tidak mencukupi oleh kelenjar tiroid, yang mengganggu fungsi normal tubuh. Biasanya muncul 3 sampai 4 tahun setelah terapi radiasi, tetapi juga bisa muncul kemudian.
Tim kesehatan secara teratur memeriksa fungsi kelenjar tiroid. Beberapa orang perlu menjalani terapi penggantian hormon tiroid untuk mengatur kelenjar tiroid mereka.
Gangguan paru-paru
Terapi radiasi ke dada dapat merusak paru-paru. Gangguan paru-paru yang dapat terjadi antara lain sebagai berikut:
- radang paru-paru (pneumonitis)
- jaringan parut atau pengerasan jaringan paru-paru (fibrosis paru)
- Paru-paru radiasi biasanya muncul 1 hingga 3 bulan setelah memulai terapi radiasi, tetapi juga dapat berkembang beberapa bulan setelah perawatan. Fibrosis paru dapat berkembang berbulan-bulan atau bahkan bertahun-tahun setelah terapi radiasi. Masalah-masalah ini dapat menyebabkan batuk dan sesak napas.
Kanker sekunder
Dalam kasus yang jarang terjadi, jenis kanker yang berbeda dapat terbentuk setelah perawatan untuk NHL. Kanker payudara, misalnya, mungkin berkembang pada wanita muda yang telah menerima terapi radiasi di dada. Kanker paru-paru dapat terjadi pada seseorang yang merokok dan menerima terapi radiasi pada dada. Leukemia akut atau sindrom myelodysplastic dapat mempengaruhi seseorang yang telah menjalani transplantasi sel induk.
Meskipun kemungkinan memiliki kanker kedua bisa menakutkan, manfaat mengobati NHL dengan kemoterapi atau terapi radiasi biasanya jauh lebih besar daripada risiko terkena kanker lain. Terjadinya kanker sekunder tergantung pada faktor-faktor berikut:
- jenis agen kemoterapi
- dosis yang diberikan
- lamanya pengobatan
- kombinasi kemoterapi dan radioterapi
Mengikuti tindak lanjut biasa untuk mendeteksi kanker sekunder lebih awal serta menyadari perubahan yang memengaruhi kesehatan Anda dan melaporkan masalah apa pun kepada dokter Anda merupakan komponen penting tindak lanjut setelah pengobatan kanker.
Kesehatan emosional
Dalam pengobatan, tujuannya adalah untuk melewati tahap ini dan mungkin sulit untuk tetap positif. Uang, pekerjaan, dan hubungan yang berbeda dapat menjadi sumber kekhawatiran dan kecemasan. Setelah perawatan, Anda mungkin memikirkan hal-hal lain dan mengalami emosi yang tidak terduga, termasuk yang berikut:
- kemunculan kembali NHL
- efek NHL pada keluarga, teman, dan karier Anda
- harga diri dan identitas
- perubahan penampilan Anda
- adaptasi terhadap perubahan yang memengaruhi gaya hidup Anda
- kecemasan tentang lebih sedikit kontak dengan tim kesehatan
Diskusikan kekhawatiran Anda dengan tim kesehatan Anda.
Mereka dapat mendukung Anda dan membantu Anda menyesuaikan diri dengan NHL dalam beberapa cara termasuk:
- terlibat dalam aktivitas fisik yang sesuai
- memberimu makan dengan baik
- keseimbangan antara aktivitas dan istirahat
- berbicara secara terbuka dan terus terang tentang ketakutan dan kekhawatiran Anda
- temukan dukungan dan perawatan yang tepat jika Anda mengalami masalah emosional, seperti konseling atau minum obat
Jenis Kanker lainnya
Klik disini untuk mengetahui jenis kanker lainnya seeperti: Kandung Kemih (tempat kencing), Kelenjar Getah Bening (Nodus Limfa), Kulit, Leukemia (Sel Kanker Darah), Mata, Otak, Payudara, Paru-Paru, dll…
Penanda Tumor – Tumor Marker – Apa Saja Tes Penanda Tumor untuk Deteksi Kanker? Hal-Hal yang Perlu Anda Ketahui
Penyakit dari A-Z & Daftar Lengkap, Nama, Jenis, Contoh
Nama Obat dan Untuk Penyakit Apa ? – Daftar Nama Obat Esensial diterbitkan oleh Organisasi Kesehatan Dunia (WHO)
Bacaan Lainnya
- Jenis Kanker
- Nama Obat dan Untuk Penyakit Apa ? – Daftar Nama Obat Esensial diterbitkan oleh Organisasi Kesehatan Dunia (WHO)
- Stem Cell “Sel Punca” – Regenerasi Sel, Pengertian, Manfaat, Aplikasi Pengobatan
- Apakah Produk Pembalut Wanita Aman?
- Penyakit Difteri Penularan, Penyebab, Gejala, Perawatan dan Pencegahan
- Penyakit Kusta Penularan, Penyebab, Gejala, Perawatan dan Pencegahan
- Sakit Punggung: Penyebab, gejala, pencegahan dan perawatan
- Penyebab Dan Cara Mengatasi Iritasi Atau Lecet Akibat Pembalut Wanita
- Sistem Reproduksi Manusia, Hewan dan Tumbuhan
- 10 Cara Belajar Pintar, Efektif, Cepat Dan Mudah Di Ingat – Untuk Ulangan & Ujian Pasti Sukses!
- TOP 10 Virus Paling Mematikan Manusia
- Cara Mengenal Karakter Orang Dari 5 Pertanyaan Berikut Ini
- Kepalan Tangan Menandakan Karakter Anda & Kepalan nomer berapa yang Anda miliki?
Unduh / Download Aplikasi HP Pinter Pandai
Respons “Ooo begitu ya…” akan lebih sering terdengar jika Anda mengunduh aplikasi kita!
Siapa bilang mau pintar harus bayar? Aplikasi Ilmu pengetahuan dan informasi yang membuat Anda menjadi lebih smart!
Pinter Pandai “Bersama-Sama Berbagi Ilmu”
Quiz | Matematika | IPA | Geografi & Sejarah | Info Unik | Lainnya | Business & Marketing
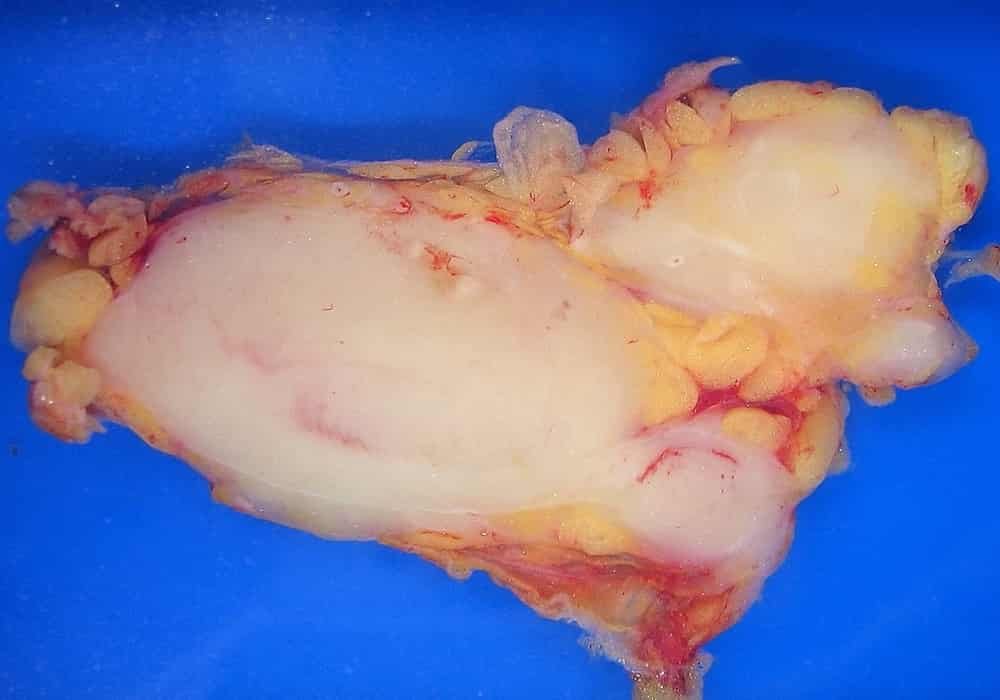
 untuk mengetahui nama-nama penyakit dan penjelasannya.
untuk mengetahui nama-nama penyakit dan penjelasannya.